I en rekke studier er det sannsynliggjort at migrene er assosiert med økt risiko for iskemisk hjerneslag (1 – 4). Likeledes er det holdepunkter for at bruk av østrogenholdige p-piller er en risikofaktor for utvikling av hjerneinfarkt (5). Det er derfor grunn til bekymring for at bruk av disse prevensjonsmidler hos pasienter med migrene kan være forbundet med en særlig høy risiko for iskemisk hjerneslag. Mulige mekanismer er illustrert i figur 1 (6). I denne artikkelen drøftes og nyanseres denne problemstillingen i lys av nyere studier. Det har lenge hersket usikkerhet om hvorvidt bruk av østrogenholdige p-piller fører til forverring av migrene med hyppigere anfall. Også dette forhold drøftes i artikkelen. Det er vanlig å skille mellom høydoserte preparater som inneholder 50 µ g eller mer etinyløstradiol,og lavdoserte som inneholder mindre enn 50 µ g etinyløstradiol per tablett.
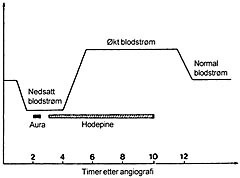
Figur 1 Blodstrøm i hjernen under migreneanfall med aura. Diagram som viser endringer i regional cerebral blodstrøm i bakhodelapp under anfall av migrene med aura (6). Bemerk en periode med nedsatt regional blodstrøm (som dog ikke går ned til iskemisk nivå) under fase med aura og første del av fasen med hodepine. På bakgrunn av disse endringer kan man forestille seg at inntak av protrombotiske medikamenter (som østrogener) i sjeldne tilfeller kan medføre iskemi og hjerneinfarkt
Risiko for slag ved preparater med høy dose etinyløstradiol
Den første pasient-kontroll-studie som belyste dette forhold omfattet 430 kvinnelige slagpasienter i alderen 15 – 44 år (1). Man fant at migrene doblet risikoen for så vel iskemisk som hemoragisk slag i forhold til en kontrollgruppe (tab 1). Bruk av kombinasjonspiller hos pasienter med migrene medførte en ytterligere risikoøkning (nesten seksdobling i forhold til kontrollgruppen) (tab 2).
|
Tabell 1 Relativ risiko for slag hos pasienter med migrene i forhold til kontrollgrupper uten migrene
|
|
Relativ risiko 95 % konfidensintervall |
Litteraturreferanse
|
|
Alle hjerneslag
|
|
Migrene,alder 40 år
|
2,8 (1,5 – 5,4)
|
2
|
|
Iskemisk slag
|
|
Migrene generelt
|
2,0 (1,2 – 3,3)
|
1
|
|
Migrene uten aura
|
1,0 (0,9 – 2,5)
|
3
|
|
3,0 (1,5 – 5,8)
|
4
|
|
Migrene med aura
|
8,6 (1,0 – 75)
|
3
|
|
6,2 (2,1 – 18)
|
4
|
|
Hemoragisk slag
|
|
Migrene generelt
|
1,8 (1,2 – 2,7)
|
1
|
|
Tabell 2 Relativ risiko for iskemisk slag hos p-pillebrukere i forhold til kontrollgrupper som ikke bruker p-piller
|
|
Relativ risiko 95 % konfidensintervall |
Litteraturreferanse
|
|
Høydoserte piller
|
|
Uten og med migrene
|
1,6 (0,7 – 4,0)
|
3
|
|
2,9 (1,6 – 5,4)
|
5
|
|
Kvinner uten migrene
|
4,9 (2,9 – 8,3)
|
1
|
|
Kvinner med migrene
|
5,9 (2,9 – 12)
|
1
|
|
Lavdoserte piller
|
|
Uten og med migrene
|
1,8 (1,1 – 2,9)
|
5
|
|
Kvinner med migrene
|
2,1 (1,2 – 3,7)
|
7
|
En stor prospektiv kohortstudie fra USA bekreftet at migrene medfører økt risiko for hjerneslag,særlig blant unge kvinner – ved 40 års alder var risikoen nær tredoblet (tab 1) (2). Alle kvinnene som hadde migrene og fikk slag før fylte 45,år brukte p-piller.
I en italiensk pasient-kontroll-studie av 308 pasienter i alderen 15 – 44 år med iskemisk hjerneslag eller transitorisk iskemisk attakk (TIA) fant man at migrene medførte en mer enn tredoblet risiko for hjerneinfarkt eller TIA blant kvinner< 35 år (3). For migrene med aura (små pasientantall) var risikoen for iskemisk slag åttedoblet (tab 1). Sju slagtilfeller inntraff blant kvinner som hadde migrene og brukte p-piller,mens det i kontrollgruppen ikke var noen med migrene og samtidig p-pillebruk (p< 0,001). Forfatterne skriver at ”høydoseøstrogen” var vanligst i Italia i dette tidsrommet. Man anbefalte å unngå forskrivning av p-piller til kvinner med migrene,alternativt å benytte lavdose østrogen.
Risiko ved kombinasjonspiller med lav dose etinyløstradiol
Den kanskje mest siterte pasient-kontroll-studien innenfor dette felt er fra Frankrike. Man analyserte 72 kvinner i alderen 18 – 44 år som var hospitalisert for hjerneinfarkt (4). Styrken ved denne studien var bl.a. at man benyttet de nyere offisielle kriterier for migrene foreslått av International Headache Society,samt at pasienter og kontrollpersoner ble intervjuet av erfaren nevrolog (ikke spørreskjema). Konklusjonene syntes entydige: Pasienter som hadde migrene uten aura hadde en tredoblet risiko for iskemisk hjerneslag,pasienter som hadde migrene med aura hadde en seksdoblet risiko (tab 1). Den absolutte risiko ble kalkulert til 18 per 100 000 per år for kvinner i denne aldersgruppe med migrene,og til ca. 36 per 100 000 per år for kvinner som har migrene med aura. Bruk av p-piller økte disse risikotallene – hadde man migrene,medførte bruk av p-piller en nærmere firedoblet risiko. Det betyr at for pasienter med migrene med aura økte den absolutte risiko for slag med ca. 1 per år. Gir man p-piller til 1 000 kvinner med denne tilstanden,får man altså ett ekstra slagtilfelle for hvert år. I denne studien brukte 80 % av kvinnene preparater med lavt østrogeninnhold ( ≤ 40 µ g etinyløstradiol).
Felles for alle disse undersøkelser er at røyking også ble funnet å være en signifikant risikofaktor for hjerneinfarkt,og at røyking klart potenserte faren for infarkt hos pasienter med migrene. Røykestopp er derfor særlig viktig for denne gruppen.
Lidegaard sendte et spørreskjema til samtlige danske kvinner i aldersgruppen 15 – 44 år som i perioden 1985 – 89 hadde vært hospitalisert for et ”cerebralt thromboembolisk attakk” (5). Han fant at bruk av piller med 50 µ g etinyløstradiol tredoblet risikoen for iskemisk slag (generelt,ikke ved migrene) (tab 2),bruk av piller med 30 – 40 µ g etinyløstradiol nesten doblet risikoen,mens bruk av rene gestagenpiller ikke førte til økt risiko. Vel 30 % av migrenepasientene som hadde hatt slag brukte p-piller,mot 17 % av migrenepasientene som ikke hadde hatt hjerneslag.
De nyeste data og utenlandske retningslinjer
I en samlet analyse av to store amerikanske studier fant man at bruk av moderne lavdose p-piller generelt ikke økte risikoen for slag. For pasienter med migrene og samtidig bruk av moderne p-piller fant man imidlertid at risikoen for iskemisk hjerneslag var doblet (tab 2) (7).
I Storbritannia gikk The Faculty of Family Planning and Reproductive Health Care i 1998 ut med anbefaling om at ”migrene med fokal aura er en absolutt kontraindikasjon mot kombinerte perorale antikonsepsjonsmidler” (8).
I en europeisk WHO-organisert studie publisert i 1999 konkluderer forfatterne med at migrene øker risikoen for hjerneinfarkt,og at bruk av kombinerte perorale antikonsepsjonsmidler har ”mer enn multiplikativ effekt” på risikoen for iskemisk hjerneslag ved migrene alene (9). Bruk av p-piller mer enn femdoblet slagrisikoen hos migrenepasienter. Dette gjaldt mest p-piller med østrogeninnhold på 50 µ g etinyløstradiol eller mer,men risikoen var også nær tredoblet for brukere av piller med under 50 µ g etinyløstradiol.
Poulter og medarbeidere hevder at man kan ha grunn til bekymring for at ”tredje generasjons p-piller” med gestagenkomponentene desogestrel eller gestoden fører til økt risiko for venøs tromboembolisme i forhold til preparater med levonorgestrel som gestagenkomponent. Dette ser imidlertid ikke ut til å gjelde for iskemisk hjerneslag (10).
P-pillers effekt på anfallssituasjonen
P-pillers effekt på forløpet av migrene er uforutsigelig for den enkelte pasient. Mens noen får hyppigere eller sterkere anfall,er det rapportert at så mange som rundt en tredel blir bedre. For de fleste vil migrenemønsteret ikke forandre seg (11). Ved hyppig opptreden av anfall i den pillefrie uke kan man profylaktisk forsøke transdermalt østradiol i denne fasen. Dersom migrene debuterer etter oppstart av p-pillebruk,bør man overveie seponering. Særlig gjelder dette ved anfall med aura.
Praktiske kliniske konsekvenser
Pasienter som har migrene med aura bør fortrinnsvis anbefales annen antikonsepsjon enn kombinasjonspiller. For pasienter som bare har anfall uten aura synes det,ut fra lav absolutt risiko, rimelig å forskrive vanlig antikonsepsjon. P-piller påvirker som regel ikke anfallsfrekvensen. Dersom pasienter utvikler anfall med aura etter å ha begynt med p-piller,bør disse seponeres.
Hovedbudskap
Pga. fare for hjerneinfarkt bør man overveie annen antikonsepsjon enn østrogenholdige p-piller til kvinner som har migrene med aura
Pasienter som bare har migrene uten aura kan antakelig benytte vanlige kombinasjonspiller med lav østrogendose (30 – 40 µ g etinyløstradiol)
Oppstart av p-pillebruk hos pasienter med migrene vil hos de fleste ikke medføre noen endring av anfallssituasjonen
Spalten er redigert av Olav Spigset i samarbeid med Avdeling for legemidler ved Regionsykehuset i Trondheim og de øvrige klinisk farmakologiske miljøene i Norge