Steinsykdom i de øvre urinveier er vanlig. I Norge er prevalensen ca. 10 % for menn og 5 % for kvinner. Sykdommen er en kronisk lidelse, da 50 % og 70 % av pasientene får residiv innen henholdsvis fem og 20 år.
Den kirurgiske behandlingen av stein i de øvre urinveier har forandret seg dramatisk de siste 20 år. Frem til 1980 var den operative teknikken åpen kirurgi. Operasjonene ble utført på de fleste sykehus av både urologer og generelle kirurger. Rask utvikling av medisinsk kunnskap og teknisk utstyr har siden gjort behandlingen mindre invasiv, og den er blitt spesialisert og sentralisert til urologiske enheter, også i Norge (1).
Indikasjoner for kirurgi
Indikasjon for kirurgisk behandling av urolithiasis foreligger hvis stein utgjør en fare for nyrefunksjonen eller når symptomene er uakseptable for pasienten.
Stein representerer fare for nyrefunksjonen hvis den forårsaker signifikant obstruksjon av urinveiene, særlig hvis det foreligger samtidig infeksjon.
Pyonefrose (infisert hydronefrose) kan gi urosepsis og septisk sjokk, og fører raskt til nyreskade. Tilstanden krever akutt avlastning av nyren i form av pyelostomi eller ureterkateter innen få timer. Hvis kliniske tegn gir mistanke om pyonefrose, må pasienten innlegges i sykehus som øyeblikkelig hjelp. Mistanke om steinsykdom hos barn eller gravide kvinner krever samarbeid mellom urolog og enten barnelege eller gynekolog.
Vurderingen av mindre alvorlige tilstander er også en spesialistoppgave, og pasientene henvises til poliklinisk vurdering av urolog.
Utredning før henvisning til urolog
Urolitiasis er en differensialdiagnose hvis pasienten har akutte eller kroniske abdominal- eller ryggsmerter. Bevegelsestrang, lokalisering og utstråling samt smerteintensitet gir mistanke om tilstanden. Bankeømhet i ipsilaterale flanke uten andre påvisbare intraabdominale eller nevrologiske funn forsterker mistanken.
Nødvendige prøver. Urin: Stiks (pH, hematuri, proteinuri) og bakteriologisk dyrking. Mikroskopi er nyttig for å påvise sylindre og krystaller. Blod: serum-kreatinin, total-kalsium og urinsyre.
Radiologiske undersøkelser:
Urografi er fremdeles standardundersøkelsen. På rekvisisjonen må det opplyses om verdien av nylig tatt serum-kreatinin og om pasienten har diabetes eller allergi. Urografi gir ofte informasjon om steinantall, størrelse og lokalisering, graden av obstruksjon, anatomien av samlesystemet og funksjonen i begge nyrer.
CT-urografi gjøres når urografi ikke kan utføres eller ved mistanke om røntgennegative steiner (urinsyrestein)
Oversiktsbilde kombinert med ultralydundersøkelse av nyrene gir ikke tilstrekkelig informasjon for den primære evalueringen. Kombinasjonen kan likevel være nyttig i oppfølging av pasienter etter behandling eller i påvente av spontan avgang av små steiner.
MR er ingen rutineundersøkelse ved steinsykdom. Metoden kan være aktuell i sjeldne tilfeller hvor urografi ikke kan utføres.
Nyrescintigrafi utføres sjelden som primærundersøkelse. Kombinert med diureseprovosert renografi gir undersøkelsen god informasjon om nyrefunksjon og avløpsforhold, og er derfor nyttig i oppfølging av pasienter i spesielle tilfeller.
Naturlig formede steiner i distale ureter som er mindre enn 5 mm, går ofte ut av seg selv. Pasienter med denne tilstanden, uten infeksjon, kan derfor observeres i 2 – 4 uker i påvente av spontanavgang, selv ved betydelig obstruksjon. Etter observasjon tas røntgen oversiktbilde kombinert med ultralyd av nyrene. Hvis steinen fremdeles er til stede, skal pasienten henvises til urolog.
Fragmenter i ureter etter sjokkbølgebehandling skal ikke observeres, pasienten må henvises urolog. Telefonkonferering med urolog er nyttig i tvilstilfeller.
Inngrep
Vurdering av behandlingsindikasjon, valg av behandlingsmetode og primæroppfølging gjøres av urolog. Urologen avgjør når videre oppfølging kan gjøres av primærlege.
Internasjonale retningslinjer fra American Urological Association og European Association of Urology tilsier at 80 – 85 % av pasienter med stein i de øvre urinveier hvor kirurgisk intervensjon er nødvendig skal behandles med sjokkbølger. Praksis varierer imidlertid, og det er økende bruk av endoskopiske metoder som perkutan nefrolitotomi og ureterorenoskopi. Konvensjonell åpen nyresteinskirurgi er sjelden indisert (< 2 % av pasientene).
Sjokkbølgebehandling
Sjokkbølgebehandling utføres ved alle regionsykehus i Norge. I tillegg finnes det et tilbud om ambulerende behandling som er aktuelt ved noen sykehus.
Pasieten skal være fastende, og inngrepet utføres oftest i intravenøs sedoanalgesi. Behandlingen varer ca. 30 minutter. De fleste behandlinger kan gjøres uten innleggelse i sykehus. En beskrivelse av metoden er publisert i Tidsskriftet i 1996 (2).
Indikasjoner. I prinsippet kan stein i alle deler av de øvre urinveier behandles. Den ideelle situasjonen er stein i nyren med samlet steinmasse mindre enn 2,5 cm i diameter eller stein i øvre eller nedre ureter hvor det ellers er normal anatomi i samlesystemet. Alle andre situasjoner gir dårligere behandlingsresultater.
Kontraindikasjoner. De absolutte kontraindikasjonene mot sjokkbølgebehandling er graviditet, obstruksjon distalt for steinen, ubehandlet hypertensjon, blødningstendens eller urinveisinfeksjon og funksjonsløs nyre. Andre kontraindikasjoner er relative og vurderes individuelt (2).
Metode. Sjokkbølger er lydbølger som avgir energi når de møter vev (stein) med akustiske egenskaper som er forskjellige fra bløtdeler. Da oppnås en knusing av steinen. Bølgene lages i en generator utenfor kroppen og fokuseres mot et punkt i en viss avstand fra generatoren (steinen). Pasienten ligger på et behandlingsbord i terapienheten, som består av sjokkbølgegeneratoren og lokaliseringssystemet (røntgen gjennomlysning og/eller ultralyd) (fig 1).
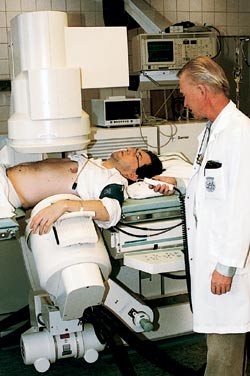
Figur 1 Pasient i en moderne maskin for sjokkbølgebehandling. Tillatelse til bruk av bildet er gitt av pasienten (2)
Resultater. Behandlingsresultatet avhenger av faktorer som størrelse, antall og lokalisering av steinene, den kjemiske sammensetning av steinene, intrarenal anatomi og væskedynamikken i nyren og ureter. Resultatene i Oslo-materialet fra 1988 (3) er gjengitt i tabell 1. Målet for behandlingen er å bli helt kvitt steinene, men reststeiner i nyren < 5 mm ansees av mange som et akseptabelt resultat. En tredel av pasientene må ha gjentatte behandlinger. Resultatene er ikke blitt bedre ved bruk av andre- og tredjegenerasjons maskiner.
Komplikasjoner. Sjokkbølgebehandling er den minst traumatiserende kirurgiske behandlingsmetode for urolithiasis. Hovedkomplikasjonen er obstruktiv pyelonefritt (2 – 6 % av pasientene). Blødning av klinisk betydning skjer hos < 3 %. Komplikasjonene øker ved ikke-ideell indikasjon og stor steinmasse, og er sekundære til ufullstendig fragmentering eller avgang av konkrementene. Sjokkbølgene kan påvirke nyrefunksjonen negativt, og indikasjon for gjentatte behandlinger må vurderes individuelt av spesialist.
Forløp. Behandlingsresultat ved små nyresteiner eller uretersteiner lar seg vurdere etter få uker. Avgangen av fragmenter etter behandling av større steiner kan ta flere måneder. Pasientene må få individuell oppfølging, men som regel blir det tatt røntgenbilde etter to uker og urografi etter tre måneder.
|
Tabell 1 Resultat av røntgenundersøkelse to måneder etter sjokkbølgebehandling (n = 898 pasienter), Oslo-materialet 1988 (3)
|
|
Steinstatus
|
Prosent
|
|
Ingen steiner
|
61,7
|
|
Restkonkrement < 2 mm
|
7,5
|
|
Restkonkrement 2 – 5 mm
|
13,2
|
|
Restkonkrement > 5 mm
|
15,5
|
|
Uforandret
|
2,1
|
Perkutan nefrolitotomi
Inngrepet krever god opplæring, betydelig erfaring, mange pasienter og variert og komplett medisinsk-teknisk utstyr for denne type kirurgi. Metoden ble utviklet tidlig i 1980-årene (4, 5) og praktiseres ved alle regionsykehus og noen sentralsykehus i Norge (1).
Indikasjoner. De fleste steinene i nyren som ikke egner seg for sjokkbølgebehandling eller hvor sjokkbølgebehandling er mislykket, behandles perkutant. I spesielle tilfeller benyttes også perkutan tilgang for antegrad endoskopisk kirurgi ved stein i ureter. Indikasjonene er relative og individuelle. De vanligste er stort steinvolum, koralstein, multiple steiner, der det foreligger anatomisk obstruksjon distalt for steinen eller anatomiske anomalier (hesteskonyre, calyxdivertikler, ureteropelvin overgangstenose). Større cystinsteiner (> 1 cm) behandles primært perkutant. Metoden brukes således for kompliserte steinsituasjoner.
Kontraindikasjoner. Absolutte kontraindikasjoner er irreversibel blødningstendens og pågående urinveisinfeksjon. Metoden er også kontraindisert i graviditet.
Metode. Pasienten opereres i bukleie i epiduralanestesi eller generell anestesi. God røntgengjennomlysning er nødvendig. Man dilaterer opp en meget nøyaktig plassert retroperitoneal vevskanal fra hud, gjennom nyrevevet og til ønsket lokalisering i samlesystemet, slik at man får tilgang til steinen. Et kikkertinstrument (nefroskop) føres gjennom denne kanalen til steinen, og operasjonen utføres videre under synets ledelse (fig 2). Steinen dras ut gjennom nefroskopet eller knuses med forskjellige knusesonder (ultralyd, laser, elektrohydraulisk, mekanisk). Fragmentene suges eller plukkes ut via nefroskopet. Det legges så inn en nefrostomitube for drenasje av urin og blod. Pasienten beholder drenasjen noen dager til blødningen har avtatt og tilfredsstillende resultat er verifisert ved antegrad pyelografi. Det hender at det er påkrevd med operasjon gjennom flere kanaler, og at prosedyren må gjentas. Operasjonen varer i 1 – 3 timer, avhengig av inngrepets kompleksitet. Metoden egner seg ikke som dagkirurgi.
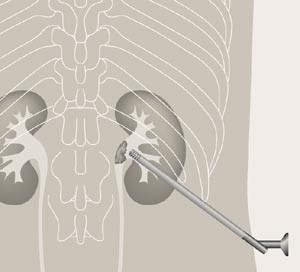
Perkutan nefrolitotomi. Nefroskopet på plass i nyrebekkenet
Resultater. Resultatene ved forskjellige sentre er vanskelig å sammenlikne på grunn av manglende konsensus om steinklassifikasjon. Tidlige publikasjoner rapporterte 98 % steinfrihet i nyren i uselekterte materialer. I dag opereres bare kompliserte steinsituasjoner med denne metoden, og resultatene virker derfor dårligere. Resultatene er imidlertid sammenliknbare med det som ble oppnådd ved konvensjonell åpen nyresteinskirurgi for de samme indikasjonene, og komplikasjonene er langt færre.
Komplikasjoner. Nyrebekkenperforasjon forekommer ikke sjelden, men gror vanligvis spontant og ukomplisert etter få dager med nefrostomidrenasje. Transfusjonstrengende blødning forekommer hos 2 – 5 % av pasientene. Den mest fryktede komplikasjonen er arteriovenøs fistel (0,5 %).
Forløp. Gjennomsnittlig sykehusopphold er som før fire til fem dager (4). Den postoperative morbiditeten er vanligvis minimal, og rekonvalesensperioden strekker seg over få dager. Hvis det oppstår betydelig blødning fra urinveiene i rekonvalesensperioden, kan det skyldes arteriovenøs fistel i nyren. Pasienten skal da innlegges akutt i behandlingsinstitusjonen for å få utført selektiv renal angiografi og eventuell selektiv embolisering av fistelen. Faren for danning av nye steiner er til stede på grunn av de kompliserte steinsituasjonene som blir behandlet med metoden, og oppfølgingen skal primært gjøres hos spesialist.
Ureterorenoskopi
Endoskopisk kirurgi i ureter og i nyren via ureter er blitt mulig grunnet en revolusjonerende utvikling av endoskopiske instrumenter og knusemetoder de siste 20 år. Instrumentene er stadig blitt tynnere, den fiberoptiske kvaliteten er forbedret, og nye ledere, kurver og stenter er blitt tilgjengelige. Fleksible ureteroskoper tillater i dag retrograd kirurgi i nyrebekken og calyces (fig 3). Denne utviklingen har gjort metoden sikrere, og har medført kontinuerlig utvidelse av indikasjonsområdet for intraureteral diagnostikk og behandling (6 – 9).
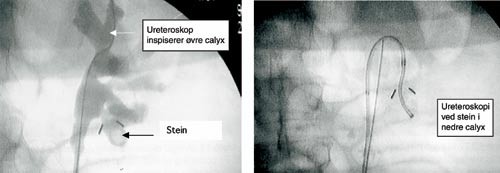
Figur 3 Ureterorenoskopi. Fleksibelt ureteroskop inspiserer samlesystemet i nyren og manipuleres mot stein i nedre calyx
Indikasjon. Metoden benyttes i steinbehandling i hele ureter. I Norge er metoden den mest anvendte når det gjelder stein i distale og midtre ureter (1). Fleksible instrumenter benyttes også i nyrebekkenet i situasjoner hvor sjokkbølgebehandling og perkutan nefrolitotomi er mindre egnet. Kompliserte tilfeller krever kombinasjon av flere metoder.
Kontraindikasjoner. Kontraindikasjonene er alle relative, og behandlingen er høyst individualisert.
Metode. Selv om inngrepet er mulig å gjennomføre i intravenøs sedoanalgesi (7 – 9), er det vanlig å benytte generell anestesi, spinalanestesi eller epiduralanestesi. De enklere tilfellene kan gjøres dagkirurgiske. Varigheten av inngrepet varierer i henhold til kompleksiteten av steinsituasjonen fra 30 minutter til flere timer.
Det tynne kikkertinstrumentet (ureteroskopet) føres inn i ureter over en leder via urinrøret og urinblæren under synets ledelse. Mange benytter røntgengjennomlysning som et supplement. Ureteroskopet føres opp til ønsket posisjon. Steinene hentes ut ved hjelp av spesielle kurver, eller knuses med endoskopiske knusesonder (ultralyd, holmiumlaser, elektrohydraulisk, mekanisk). De mer kompliserte behandlingene avsluttes med at man legger inn en ureterstent som pasienten har liggende inne i 1 – 2 uker.
Resultater. Resultatet er avhengig av kompleksiteten av steinsituasjonen. Resultatene har bedret seg i takt med den teknologiske utviklingen. Gjennomsnittlig steinfrihet i ureter er i dag 95 %, noe bedre i distale ureter, og noe dårligere i proksimale ureter og i nyrebekkenet (9).
Komplikasjoner. Gjennomsnittlig klinisk signifikant komplikasjonsrate har falt fra 6,6 % til 1,5 % over de siste år (9). Den vanligste akutte komplikasjon er perforasjon av ureter. Behandlingen er å legge inn en ureterstent, som bør ligge i 2 – 3 uker. Alvorlige, akutte komplikasjoner er i dag sjeldne. Den vanligste signifikante komplikasjonen over tid er utvikling av forsnevring i ureter (ureterstriktur). Dette skjer etter 0,5 % av prosedyrene (9).
Forløp. De fleste pasientene har intet ubehag etter prosedyren. Mange av dem som har ureterstent etter behandlingen, klager over irritativt ubehag i urinblæren. Plagene forsvinner når stenten fjernes. Rekonvalesens og sykmeldingsperiode utover få dager er uvanlig. De primære kontrollene er individualisert og utføres hos urolog.
Konvensjonell åpen kirurgi
Som primærinngrep er åpen kirurgi meget sjeldent (< 2 % av pasientene).
Indikasjon. Bortsett fra i situasjoner hvor nefrektomi eller nyrereseksjon er aktuelt (funksjonsløs nye, pyelonefritisk nyrepol), utføres åpen kirurgi bare når de moderne behandlingsmetodene har sviktet, eller ved spesielle koralsteiner hvor også rekonstruksjon av anatomiske forandringer i samlesystemet ofte er nødvendig. Det gjøres da anatrofisk nefrolitotomi.
Metode ved anatrofisk nefrolitotomi. Tilgangen er retroperitoneal via et langt flankesnitt, og nyren frigjøres fullstendig. Blodsirkulasjonen til hele eller deler av nyren klemmes av. Nedkjølt nyre blir spaltet på langs i et plan mellom parenkymet som suppleres av fremre og bakre forgrening av nyrearterien. Samlesystemet åpnes vidt, steinmassen hentes ut, og eventuelle anatomiske rekonstruksjoner på samlesystemet utføres. Inngrepet er teknisk krevende.
Resultater, komplikasjoner og forløp. Steinfrihet oppnås hos 70 – 90 % av pasientene, men ny stein dannes hos 30 % innen seks år. Inngrepet kan påvirke nyrefunksjonen negativt. Sekundær blødning oppstår hos 10 % av pasientene. Kontrollene utføres av urolog.
Laparoskopisk fjerning av stein i de øvre urinveier praktiseres ved noen sentre i Europa og USA. Trolig blir dette vanligere med økende erfaring med laparoskopi i urologien også i Norge.