Innleggelse av ventrikuloatrial shunt var tidligere vanlig hos barn med hydrocephalus (1). Dette kan føre til en rekke komplikasjoner, hvor sepsis, akutt lungeemboli og utvikling av cor pulmonale på grunnlag av kronisk embolisering til lungene er vanligste dødelige komplikasjoner (1). Vi beskriver en pasient som utviklet v. cava superior-syndrom etter kirurgi i buken, som følge av stenose og trombose, mer enn 30 år etter innleggelse av shunten.
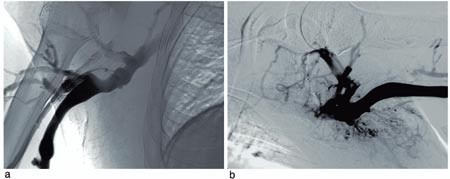
Figur 1 Venografisk fremstilling av høyre a) og venstre b) overekstremitet. Det sees kontrastfylling i v. axillaris bilateralt, men manglende kontrastfylling i v. subclavia på begge sider
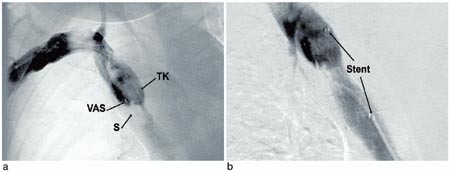
Figur 2 Venografisk fremstilling av v. cava superior som viser stenose (S), kaudale ende av ventrikuloatriale shunt (VAS) og trombolysekateter (TK) før a) og etter b) endovaskulær dilatasjon og stentimplantasjon (Symphony 14 x 40 mm)
Pasienten. En 33 år gammel mann ble henvist til Universitetssykehuset Nord-Norge for behandling av v. cava superior-syndrom. Han var født med myelomeningocele i lumbosakralregionen og var operert i første leveuke. På grunn av utvikling av hydrocephalus fikk han kort tid etter operert inn en ventrikuloatrial shunt (Pudentz’ system). Etter femårsalderen har systemet ikke vært i funksjon. Pasienten er mentalt velfungerende, men er paralytisk i beina. På grunn av dyspepsi ble det gjort laparoskopisk fundoplikasjon da han var 32 år gammel. En uke etter ble han laparotomert på grunn av buksmerter uten patologiske funn.
Fire dager etter utskrivning fra lokalsykehus fikk han økende dyspné og hevelse i ansikt, hals og armer. Utredning med CT viste tromber i v. jugularis, v. axillaris, v. subclavia og v. brachiocephalica bilateralt. Det var ingen familiær opptreden av venøs tromboembolisme. Pasienten fikk systemisk trombolytisk behandling med liten bedring av tilstanden. Han ble overflyttet til Universitetssykehuset Nord-Norge for lokal trombolytisk behandling.
Innkomststatus. Pasienten hadde betydelig hevelse i ansiktet, på halsen og armene. Han var ute av stand til å løfte armene fra underlaget og var fullstendig pleietrengende. Det ble ikke påvist arvelig eller ervervet trombofili.
Røntgenundersøkelser. CT-undersøkelse viste trombemasser i v. jugularis og v. brachiocephalica på begge sider. Venografi bekreftet funnene og viste også trombemasser i v. subclavia på begge sider (fig 1). V. cava superior var også okkludert av trombemasser.
Behandling og forløp. Trombolysekateter (5F Jetlysis, Angiomed, BardInc, Karlsruhe, Tyskland) ble først lagt inn fra høyre arm, og det ble gitt alteplase 1 mg/t og samtidig heparininfusjon i trombolysekateteret. Bolusdose av alteplase ble ikke anvendt, da pasienten var antikoagulasjonsbehandlet med warfarin. Venografi etter ett døgn viste fin rekanalisering av høyresidige overarmsvener og delvis rekanalisering av de venstresidige overarmsvener samt v. cava superior. En subtotal stenose i v. cava superior ble avdekket (fig 2 a). Lumen i det stenoserte området hadde en diameter på 2 – 3 mm, og spissen av shunten endte i dette området (fig 2 a). Det ble satt inn en stent (14 x 40 mm Symphoni stent, Boston Scientific, USA) som ble dilatert til 10 mm (fig 2 b). Trombolysekateter ble så lagt inn fra venstre arm, og det ble gitt infusjon av alteplase og heparin. Venografikontroll viste komplett trombolyse etter totalt to døgns trombolytisk behandling. Pasienten ble behandlet med lavmolekylært heparin og warfarin inntil INR hadde vært i terapeutisk område (2,5 – 3,5) i to døgn. Ved utskrivning to uker etter innleggelse var pasienten fullstendig restituert. Ved kontroll etter seks måneder var han klinisk i fin form, og venografi viste åpne vener.
Diskusjon
V. cava superior-syndrom er en kjent komplikasjon til ventrikuloatriale shunter hos barn og voksne. Årsaken er trombosering av v. cava superior (2 – 4). Stenose i sentrale vener er en rapportert komplikasjon hos pasienter med dialysekateter, Hickmankateter og pacemakerledning (5).
Stenosen hos vår pasient utviklet seg sannsynligvis som følge av irritasjon av karveggen ved shuntspissen og med påfølgende multiple små tromboser og sekundær utvikling av fibrose. Vår pasient hadde ikke kliniske symptomer på cor pulmonale. Velutviklet kollateral sirkulasjon i området og dilatasjon av v. cava superior proksimalt for stenosen taler for at stenosen hadde stått over tid.
Vår pasient var i utgangspunktet en høyrisikopasient med hensyn til utvikling av trombose på grunn av to kirurgiske inngrep i buken og immobilisering. I ettertid ble det avdekket at han hadde strukturelle forandringer i v. cava superior. Kombinert med kortvarig antikoagulasjonsbehandling postoperativt førte dette til massiv trombosering.
Vår erfaring er at man i større utstrekning oppnår komplett trombolyse og har kortere behandlingstid ved lokal trombolytisk behandling i overekstremitetene sammenliknet med i underekstremitetene. Dette er bekreftet i litteraturen (6, 7). Lokal eller regional trombolytisk behandling synes hovedsakelig å redusere komplikasjoner som alvorlige blødninger og lungeemboli (8, 9), mens graden av trombolyse er like god (8, 9) eller bedre (10, 11) sammenliknet med systemisk trombolytisk behandling.
Behandlingseffekt ved lokal trombolytisk behandling evalueres med daglig venografi. Dette vil kunne avdekke anatomiske forhold som disponerer for trombosering og umiddelbart være tilgjengelig for intervensjon. Hos vår pasient ble det påvist stenose i v. cava superior, som ble dilatert og stentet. Intervensjonen med dilatasjon og stenting vil sannsynligvis være svært viktig for å unngå ny trombose i det aktuelle området.
Alternativet til lokal trombolytisk behandling og perkutan transluminal angioplastikk (PTA) er kirurgisk bypass. Hos dialysepasienter med sentral venøs okklusjon er det ikke påvist noen forskjell mellom kirurgisk bypass eller PTA med stentimplantasjon etter seks og 12 måneders oppfølgingstid (12).
I en studie blant pasienter med stenose/okklusjon i sentrale vener ble det rapportert en høy frekvens av residiv (75 % hadde svikt i venøs sirkulasjon etter 34 måneders observasjon) flere år etter lokal trombolytisk behandling/angioplastikk, uavhengig av om pasienten primært hadde fått stentimplantasjon eller ikke (13). Varighet og intensitet av antikoagulasjonsbehandling er ikke dokumentert (13).
Ved tradisjonell antikoagulasjonsbehandling for dyp venøs trombose synes lang (>=6 md.) antikoagulasjonsbehandling å være bedre enn kort (<= 3 md.) behandlingstid i de fleste (14 – 16), men ikke alle (17, 18) studier. Dette gjelder både ved forbigående og permanent risiko for venøs tromboembolisme (16).
Vår pasient hadde et lavt aktivitetsnivå som følge av paralyse i beina, og han hadde fortsatt en liten stenose i v. cava superior. Det medfører en stor risiko for ny trombose. Vi anbefalte derfor vår pasient livslang antikoagulasjonsbehandling.
Pasienten var fullstendig pleietrengende ved innkomst. Den lokale trombolytiske behandlingen med rask rekanalisering var viktig for å gjenopprette funksjonen i armene. Stenosen i v. cava var overveiende sannsynlig en komplikasjon til hans ventrikuloatriale shunt, som nå endte i v. cava superior. Muligheten for stenosering kan ha betydning i vurderingen av hvorvidt en ikke-funksjonell shunt bør fjernes eller ikke.
Fakta
Ventrikuloatrial shunt kan gi stenose i v. cava superior
Lokal trombolyse og endovaskulær dilatasjon av trombose og stenose hos en pasient med v. cava superior-syndrom førte til rask symptomlindring
Behandlingsmetoden er et alternativ til kirurgisk bypass