Moderne nyremedisin er omtrent 35 år, regnet fra den tid da kunstig nyrebehandling og nyretransplantasjon ble etablerte tilbud. Professor Fredrik Kiil ved Ullevål sykehus utviklet platenyren i slutten av 1950-årene, og fra tidlig i 1960-årene ble både hemodialyse og peritonealdialyse tilbud ved flere norske sykehus (1, 2). Den første transplantasjonen med langtidsoverlevelse ble utført ved Ullevål sykehus i 1963.
Professorene Audun Flatmark og Erling Brodwall (begge Rikshospitalet) startet et nasjonalt nyretransplantasjonsprogram i 1970. Fra 1983 ble alle nyretransplantasjoner utført ved Rikshospitalet, som i dag regnes blant de verdensledende innen transplantasjonsmedisin. Mens det ble transplantert om lag 100 nyresyke i 1980, ble 265 transplantert i 2004, og av disse fikk 36 % nyre fra levende giver. Andel levende givere har holdt seg ganske stabilt de siste 20 årene. Per 31.12. 2004 var det 2 352 nyretransplanterte i Norge (3).
Fra 1983 ble ciklosporin tatt i bruk for å forhindre avstøtingsreaksjoner. Det ble dramatisk forbedring i transplantatoverlevelsen det første året, og nå er den på over 90 % første året. Det er utviklet flere nye immunsuppressiver til bruk hos transplanterte og etter hvert også hos nyresyke med immunmedierte tilstander, f.eks. mykofenolat, tacrolimus, sirolimus, everolimus og interleukin-2-reseptorantistoffer. Muligheten for individualisert behandling er blitt mye større. Økt immunsuppresjon har sin pris, og virusinfeksjoner forårsaket av cytomegalovirus, polyomavirus og Epstein-Barr-virus er et økende problem.
Økningen av antall pasienter som trenger dialysebehandling har vært dramatisk, særlig det siste tiåret (fig 1). I 1980 ble det påbegynt dialysebehandling hos 150, antallet var tredoblet i 2004. Ved årsskiftet 1990/91var 251 pasienter i dialysebehandling i Norge, per 31.12. 2004 var 896 i behandling, hvorav 17 % fikk peritonealdialyse. Årsaken til økningen er dels at flere eldre får nyreerstattende behandling (i 1980 var median alder på dem som startet 55 år, i dag er den 65 år), dels at det er flere pasienter med annen alvorlig sykdom i tillegg til nyresvikt, det er en reell økning i antall nyresyke og det er flere transplanterte som har mistet graftfunksjon. I dag aksepteres også personer som ikke kan transplanteres til dialysebehandling. Den tekniske utviklingen av både hemodialyse og peritonealdialyse har i prinsippet vært liten, utover erkjennelsen av godt og trygt dialysevann. Det stilles i dag større krav til god dialysekvalitet, som kontrolleres ved hjelp av utviklede matematiske modeller.
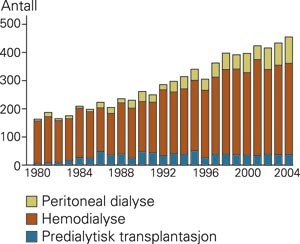
Antall pasienter i nyreerstattende behandling i Norge fra 1980 og frem til i dag fordelt på behandlingsform
En av de fremste nyvinninger innen uremiomsorgen var utviklingen av rekombinant erytropoietin til behandling av renal anemi. Det kom i vanlig klinisk bruk i slutten av 1980-årene – først for dialysepasienter, etter hvert også for pasienter med kronisk nyresvikt i den predialytiske fasen – og innebar betydelig bedring av pasientenes livskvalitet og yteevne.
Årsakene til nyresvikt er endret. I 1980 utgjorde glomerulonefritt 34 % av nyresykdommene som førte til alvorlig nyresvikt, i dag 16 % (3). Den største økningen gjelder gruppen vaskulære/hypertensive sykdommer, der andelen har økt fra 5 % til ca. 30 % i samme periode. Frykten for at vi skulle få en eksplosiv økning av diabetesnefropati, slik man har hatt i andre land i Europa og i USA, har vært ubegrunnet – andelen med denne bakgrunnen har vist en beskjeden økning, fra 12 – 13 % til 17 % i Norge. Det er de siste ti år blitt godt dokumentert at intensiv blodtrykkskontroll hos pasienter med begynnende nyresvikt, ikke bare hos personer med diabetesnefropati, har nyrebevarende effekt, dvs. hindrer ytterligere progrediering av nyreskaden eller forsinker utviklingen. Hjørnestein i denne behandlingen har vært medikamentell blokkering av renin-angiotensin-systemet.
Den kardiovaskulære morbiditet og mortalitet er mange ganger høyere hos kronisk nyresyke personer enn hos nyrefriske, både i den predialytiske fasen, under dialyse og etter transplantasjon. Derfor må nyresykdommer forebygges i størst mulig grad. I dag utgjør nefrosklerose og nefropati hos personer med type 2-diabetes mer enn halvparten av nyresvikttilfellene, noe som peker på betydningen av tidlig livsstilsintervensjon. Når nyresykdommen er etablert, må man selvsagt velge andre strategier, som blodtrykkssenkende, lipidsenkende behandling, i tillegg til anemibehandling og immunmodulerende behandling der dette er indisert.
Kalk-fosfat-metabolismen forstyrres i betydelig grad ved nyresvikt. I 1980-årene ble behandling med fosfatbindere og aktivert vitamin D etablert, for å hindre sekundær hyperparatyreoidisme og renal beinsykdom. I dag er det større vekt på hva forstyrrelser i kalk-fosfat-omsetningen har å si for kalsifisering av karsengen og kardiovaskulær sykelighet og død.
Det foregår mye forskning i de nyremedisinske miljøene i Norge. Universitetet i Bergen har i mer enn 30 år vært aktivt og internasjonalt helt i fremste linje i eksperimentelle nyrefysiologiske studier. Der er også det nasjonale nyrebiopsiregisteret lokalisert. Det nasjonale nyreregisteret ved Rikshospitalet (Norsk nefrologiregister) inneholder opplysninger om pasienter som får nyreerstattende behandling, og sammen med det nyetablerte donorregisteret er det en viktig informasjonskilde. Forskningen ved Rikshospitalet foregår først og fremst innenfor transplantasjonsmedisin, med særlig vekt på hjerte- og karsykdommer og på diabetes i posttransplantasjonsfasen. Ved Ullevål universitetssykehus har man særlig interessert seg for hypertensjonsforskning, mens det ved Norges teknisk-naturvitenskapelige universitet og St. Olavs Hospital ligger til rette for epidemiologiske studier knyttet til Helseundersøkelsen i Nord-Trøndelag. Ved Universitetssykehuset Nord-Norge har man i særlig grad undersøkt metabolske aspekter, men også her vil det komme epidemiologiske data som belyser nyresykdom i befolkningen.
Den største utfordringen i de nærmeste årene blir å håndtere økningen i antall nyresyke som vi vet vil komme.