Kreft i tykk- og endetarm er vanlig i hele den vestlige verden, og forekomsten er spesielt høy i Norden. I flere europeiske land og i USA anbefales endoskopi som screeningmetode for kolorektal kreft for hele befolkningen, men det er ikke gjennomført randomiserte studier om effekt på insidens, dødelighet og komplikasjoner eller uheldige effekter. Vi frykter at screening for kolorektal kreft vil bli innført uten nødvendig vitenskapelig grunnlag og ønsker å gjennomføre en felles nordisk randomisert studie om koloskopiscreening i den generelle befolkning.
Kolorektal kreft er den nest hyppigst forekommende kreftsykdommen i Europa og i Norden (1), med økende forekomst i noen av de nordiske land (fig 1) (2). Gjennomsnittsnordmannen har en livstidsrisiko for slik kreftsykdom på ca. 6 %. Prognosen ved etablert sykdom er dårlig, femårsoverlevelsen er under 50 %. Årsaken til kolorektal kreft er kun ufullstendig kjent, den er sannsynligvis multifaktoriell (3).
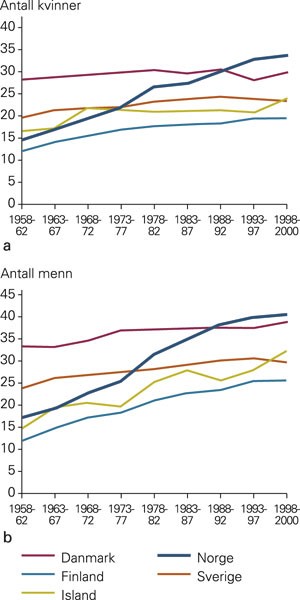
Insidens av kolorektal kreft i a) antall kvinner og b) antall menn per 100 000 per år i de nordiske land for perioden 1958 – 2000 (2)
De fleste tilfeller av kolorektal kreft, dvs. 70 – 90 %, utvikler seg fra benigne polypper i colon, såkalte adenomer. Kun få adenomer utvikler seg til kreft, og det tar om lag ti år før et lite adenom blir invasiv cancer. Det er derfor teoretisk mulig å forebygge kreft ved å fjerne adenomene før de har utviklet seg. Adenomer er svært vanlig i Norden. I en norsk populasjonsbasert studie ble slike påvist hos 17 % av de undersøkte 60-åringene (4). Det er lett å oppdage og fjerne adenomer ved endoskopi. Endoskopi, enten som koloskopi (undersøkelse av hele colon) eller sigmoidoskopi (undersøkelse av distale colon) er derfor interessant som screeningmetode for kolorektal kreft.
En annen aktuell screeningmetode er undersøkelse for okkult blod i avføringen (fecal occult blood test, FOBT). Nye metoder, som CT-kolografi og undersøkelse av mutasjoner i DNA i feces, er foreløpig ikke klare for bruk i store befolkningsgrupper.
Screening og lobbyisme
Entusiastiske leger og annet helsepersonell i flere land har de siste årene gjennomført store kampanjer for endoskopisk screening for kolorektal kreft (5, 6). I Tyskland, Polen og Italia har man nylig innført koloskopiscreening som offentlig tilbud til personer over 50 år. Verdensorganisasjonen for gastrointestinal endoskopi, som tidligere har gått inn for å gjennomføre randomiserte studier av endoskopiscreening, gikk i 2004 over til å anbefale opportunistisk screening med koloskopi (5).
Kjente personer fra det offentlige liv, TV-stjerner og politikere, bl.a. Ronald Reagan, er blitt brukt til å promotere endoskopiscreening for kolorektal kreft. Den nå avdøde pave Johannes Paul II ble utpekt til å være den høye beskytter for en nydannet organisasjon som reklamerer for opportunistisk endoskopisk screening (The International Cancer Alliance, IDCA) (6). Samtidig har det vært overraskende liten interesse for kritisk gjennomgang av de vitenskapelige bevis som ligger til grunn for anbefalingene om slik screening.
Hvor godt er screening begrunnet?
Den eneste screeningmetoden som er undersøkt i store randomiserte studier, er testing for okkult blod i avføring. I tre uavhengige studier er det vist en reduksjon i dødelighet for kolorektal kreft på 15 – 33 % etter 8 – 13 års oppfølging (7 – 9). Imidlertid må denne testen gjentas minst hvert annet år, med den konsekvens at oppmøtet synker over tid. Videre kan man ved hjelp av slik screening kun unntaksvis oppdage forstadier til kreft, dermed vil dette ikke redusere forekomsten av sykdommen i nevneverdig grad. I Finland ble det i 2004 innført et program for slik screening, og det skal bli landsomfattende innen få år.
Det finnes i dag ingen store randomiserte studier om endoskopiscreening. Når det gjelder sigmoidoskopi, er det heller ikke publisert data fra store randomiserte undersøkelser så langt, men fire slike studier er i gang, deriblant en fra Norge (4, 10 – 12). De første resultatene fra disse er ventet i løpet av de neste årene. Ulempen med sigmoidoskopi er at man kun får undersøkt om lag halve tykktarmen, noe som kan virke ulogisk for mange når vi vet at sykdommen oppstår i hele tykktarmen. Status for screeningtiltak for kolorektal kreft i de nordiske land fremgår av ramme 1.
Ramme 1
Status for screeningtiltak for kolorektal kreft i de nordiske land
Danmark: Pilotstudier i enkelte områder med testing for okkult blod i avføring
Island: Ingen tiltak
Finland: Nasjonalt program for testing for okkult blod i avføring startet i 2004
Norge: Avventer resultater på nasjonal sigmoidoskopistudie, planlegger nasjonal koloskopistudie
Sverige: Ingen tiltak
Den teoretiske effekten av koloskopi på dødeligheten for kolorektal kreft er mye større enn effekten av testing for okkult blod i avføringen eller sigmoidoskopiscreening (50 – 90 %). Koloskopiscreening har i teorien også et potensial for å redusere forekomsten av sykdommen med 70 – 90 %. Imidlertid har slik screening, som nå er et tilbud i flere europeiske land, ikke vært gjenstand for randomiserte studier overhodet. Effekten på insidens og dødelighet av kolorektal kreft, komplikasjoner og oppmøte fra befolkningen er dermed ukjent. Det er derfor heller ikke mulig å gjennomføre gode kostnad-nytte-analyser for denne metoden. Det er videre ukjent hvilken effekt screening kan ha på den enkeltes ansvar for og bevissthet omkring egen helse. Det er mulig at screening kan føre til en mer usunn livsstil i befolkningen, for eksempel mindre mosjon, lavere inntak av frukt, fisk og grønnsaker og mer røyking, hvis man tror at deltakelse i screening forhindrer kreft uansett.
Hvor mye trenger vi å vite?
Verdens helseorganisasjon (WHO) nevner som et absolutt krav at store randomiserte studier skal være gjennomført før nye screeningmetoder innføres i en befolkning (13). Innen farmakoterapi er det en selvfølge at det er gjennomført randomiserte studier før man får markedsføringstillatelse for et legemiddel. Samtidig må det også erkjennes at mange undersøkelser og prosedyrer som vi daglig utfører i klinisk virksomhet, aldri har vært testet i gode studier. Men lavere vitenskapelige krav før i tiden kan ikke være et argument for å lukke øynene for behovet for høykvalitetsforskning i dag. Dette gjelder etter vår mening særlig for tiltak som er rettet mot presumptivt friske individer, som for eksempel kreftscreening. En ny screeningmetode bør derfor bare innføres etter at den er testet i vitenskapelige studier av høyeste kvalitet. Resultatet av disse studiene bør være entydige og hevet over enhver tvil, for å unngå debatter som vi har hatt i Norge rundt mammografi.
Kortsiktig gevinst, men hva så?
Innføring av koloskopiscreening, også uten forutgående adekvate studier, kan bli en attraktiv valgkampsak for politikere i Norden, bare den offentlige interessen blir stor nok, noe som må forventes i de neste årene. Men politikere bør være bekymret over mangelen på vitenskapelige bevis for metoden. Innføring av nasjonale programmer for koloskopiscreening kan derfor føre til ukontrollerbare utgifter for samfunnet. Man fratas også muligheten for å fremskaffe gode data for effektiviteten av screening. En av hovedårsakene til lavt oppmøte er at folk ikke er overbevist om at det er noen vits i å la seg undersøke.
Videre er det vist fra studier innen mammografi at kvinner ønsker å bli nøye informert om fordeler og ulemper med undersøkelsen og om risikoen for falskt positive og falskt negative resultater. Dessuten ønsker de å spille en aktiv rolle i avgjørelsen om å delta i screening (14). Et screeningprogram kan etter vår mening bare overleve over tid hvis det oppfyller forventningene som er skapt på forhånd. Når disse forventningene ikke er basert på gode randomiserte studier, vil programmene være meget sårbare for ødeleggende debatter, slik vi har sett de siste årene for mammografiscreening i flere nordiske land. Politikere bør derfor aktivt legge til rette for gode randomiserte studier, inkludert finansiering, før innføring av screeningtilbud for den generelle befolkningen. I Norge har man i flere år jobbet med å få økonomisk støtte til en randomisert studie på koloskopiscreening. Til tross for positive signaler fra myndighetene har det hittil ikke lyktes å få offentlig finansiering for denne studien.
NordICC-initiativet
NordICC-gruppen (Nordic Initiative on Colorectal Cancer) ble dannet i februar 2005 av eksperter fra de nordiske land med stor erfaring innen kolorektal kreft og forebygging av kreftsykdommer. Gruppen har utarbeidet en protokoll for en felles nordisk randomisert multisenterstudie om koloskopiscreening i den generelle befolkning. Det er planlagt å inkludere om lag 40 000 individer i alderen 55 – 64 år i screeninggruppen og ca. 100 000 i kontrollgruppen (ikke-screening). Studien skal foregå ved om lag 15 sentre i de fem nordiske land. Screeningperioden er planlagt å vare i 2 – 3 år, med oppfølging av deltakerne i minst ti år etter screening. Hovedendepunktene vil være dødelighet og insidens av kolorektal kreft.
Initiativet har støtte i de nasjonale fagmiljøene i de nordiske land. Kostnadene er estimert til ca. 120 millioner norske kroner, fordelt over fire år. Studien vil være en unik demonstrasjon av nordisk samarbeid innen medisinsk forskning. Den vil generere resultater av høyeste vitenskapelig kvalitet og få stor betydning for folkehelsen i Norden. Det bør derfor være en oppgave for regjeringene å finansiere denne studien direkte.