Anestesiprosjektet i Afghanistan er et forsøk på å bygge opp et nytt afghansk helsevesen og har etter hvert fått høy prioritet blant politikere og forsvarsledelsen i Norge. I Meymaneh står lokale krefter nå for driften av anestesiavdelingen på sykehuset mer eller mindre på egen hånd.
Juli 2006. Vi er på vei til Meymaneh Provincial Hospital nordvest i Afghanistan. Det er ikke mange milene til Turkmenistan og Usbekistan i nord og til Iran i sørvest bak de gule fjellene. Når regnet kommer, blir fjellene grønne, men det har vært lite grønt de siste årene. Det er tørke og grobunn for lite annet enn fanatisme og anarki. Med ryggsekk, splintvest, maskingevær og en glock på hoften kjennes solen hetere og den drøye kilometeren ned til sykehuset lengre. Gatene er tørre og støvete, liksom kollene som kranser byen. Rufsete unger løper barbeinte rundt oss og ler, peker og hilser. Kvinner kaster blikk bak sine burkaer. Skjeggete menn stirrer. Vi er sju i følget, av disse fire soldater som vokter utenfor mens vi arbeider bak sykehusveggene.
Vi holder til i den norskledede militærleiren i byen, et fremmed fort i en gammel bankbygning. Der har den norske stabiliseringsstyrken barrikadert seg siden høsten 2005, da vi tok over etter britene. Omkring 150 mann er innlosjert her, inkludert et par dusin finner og en håndfull latviere. Vi lever trangt og spartansk, selv til en militærleir å være. Rundt oss lever mer enn en million mennesker i et føydalt samfunn. Det regionale sykehuset har drøye 100 senger, fordelt på kirurgisk, indremedisinsk og obstetrisk-gynekologisk avdeling samt enheter for tuberkulose, malaria og leishmaniasis. Det blir fort trangt om plassen. Ubemidlede, som ofte trenger flere dager for å komme til sykehuset, tvinges til andre alternativer. Her gjelder «survival of the fittest».
Bakgrunn for anestesiprosjektet
Da Norge tok over ansvaret for stabiliseringsstyrken i Faryab-provinsen i Nordvest-Afghanistan høsten 2005, ble det bestemt at styrken skulle støttes med et kirurgisk team som ledd i beredskapen. Primæroppdraget var å kunne foreta livreddende kirurgisk behandling og stabilisering av hardt skadet militærpersonell. Dette er viktig, da Meymaneh ligger i et isolert område og til tider er vanskelig tilgjengelig. Vintrene og sandstormene kan på sitt verste umuliggjøre evakuering. Veiene ut av provinsen er i hovedsak bygd for klover. Behovet for støtte ble tydeliggjort vinteren 2006, da leiren ble stormet av en mobb på nærmere 1 000 rasende mennesker. Hendelsen kunne fort ha eskalert til en blodig massakre i god regional tradisjon.
Senere på våren 2006 var Forsvarets overlege i anestesi på befaring ved det regionale sykehuset sammen med den afghanske helsedirektøren i provinsen. Møtet var kommet i stand i konferanse med Verdens helseorganisasjon (WHO) i Genève med tanke på at vår kirurgiske enhet kunne brukes til bedring av lokalbefolkningens helsetilbud, et tilbud som i beste fall kunne betegnes som marginalt. Konklusjonen etter besøket var at tilbudet var svært spartansk og med betydelig behov for strukturert kompetanseheving, oppfølging og situasjonstilpasset utstyr. Samtidig ble det klart at anestesitilbudet til befolkningen stod langt tilbake – i realiteten var det ikke-eksisterende. Dette samsvarte med resten av helsetjenesten i denne utarmede regionen.
Det var svært få uavhengige hjelpeorganisasjoner i området pga. sikkerhetssituasjonen. Det ble derfor inngått en avtale mellom WHO og Forsvarsdepartementet og Utenriksdepartementet i Norge. Denne avtalen formaliserte et pilotprosjekt ved Meymaneh Provincial Hospital, der det norske kirurgiske teamet skulle være ansvarlig for å etablere et anestesiprosjekt i regionen. Det ble skrevet en intensjonsavtale mellom WHO, det afghanske helsedepartementet og den norske ambassadøren i Kabul på vegne av Norge. Et slikt konsept var nytt og unikt. Tiden var kommet for nytt tankemønster og å bryte med gamle tradisjoner.
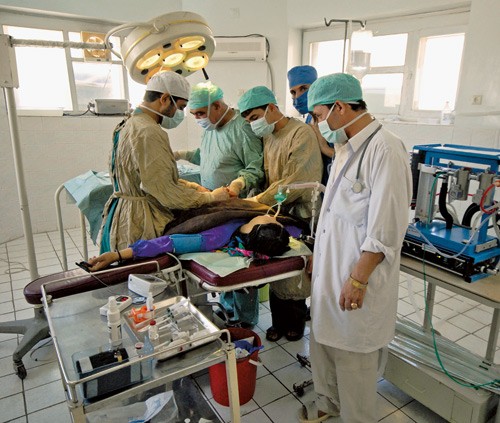
Generell narkose utført av de lokale legene. Begge foto Kjetil Ness
Bak veggene
Det første møtet med sykehuset var forstemmende. Gammelt blod og kroppssekreter på utslitte operasjonsbord, utraderte lamper som lyste blekt inn i åpne buker på operasjonsbordet – om det da var strøm nok i det utrangerte elektrisitetsnettet. På kvelds- og nattestid opererte vi ved hjelp av lommelykter. Her var rustne vasker, som i beste fall ga vann nok til å skylle av seg før og etter operasjonene. Bak avlukker var det toaletthull som stadig gikk tett. Det var utbrukt eller manglende utstyr. Et gammelt russisk røntgenapparat kunne det meste av tiden ikke levere det vi trengte. Det var ingen sterile kompresser, lite kirurgisk utstyr og basale medikamenter og suturene var gamle. Et laboratorium kunne telle hvite og røde blodlegemer og gramfarge for oss, om teknikeren hadde fått lønn som fortjent.
På sengesalene kunne varmen stige til over 45 °C når hetebølgene seg inn fra steppene i nord. Enda verre var det på vintrene når man tapte kampen mot kulda og gradestokken krøp under 10 °C på sengeavdelingene. Dehydrerte, nyopererte unger frøs i hjel. Pasienter med brannskader kom hit høst og vinter etter at veltede fat med olje eller parafin hadde skåldet familier som prøvde å holde sine gammer lune nok til liv. Daglig mottok vi pasienter med stikk og skuddskader, halvt ihjelslåtte kvinner, noen heist opp fra mørke og dype brønner, forslåtte barn, knuste skaller, knekte lemmer, koldbrann og peritonitter som hadde «blomstret» altfor lenge. Altfor mange kvinner døde i barsel, likeså nyfødte. Premature nyfødte ble plukket opp fra søppelbøtter, med destruert vev infisert av mark.
Vi var ikke de første som kom med gode hensikter og ville hjelpe. På bortgjemte lagre fant vi moderne utstyr, også anestesiapparat. Problemet var at her fantes ingen høytrykksystemer eller gasser som var nødvendig for å drive dem, ei heller elektrisitet eller vann til å holde dem ved like. Det var utstyr for millioner av kroner som støvet bort av grunner som velvillige donorer burde ha vist om. Dette var et trist eksempel på utviklingshjelp.
Vi møtte dr. Satar, dr. Moradi, Gul Muhamed, Habib, Ahmed og alle de andre lokale kollegene som hadde arbeidet på sykehuset under disse forholdene i mange og tunge år. De ble vår viktigste ressurs. De tok imot oss med varme og glede. Møtet ble en velsignelse som veide mer enn all elendigheten. Det handlet om respekt, kulturforståelse og ydmykhet.
Starten
Vi begynte i hjørnet på den minst skitne operasjonssalen og skisserte mulighetene uten å love for mye. Vi etablerte en anestesienhet bestående av Forsvarets feltanestesiapparat, oksygenkonsentrator og luftkompressor samt et pulsoksymeter på batteri. Om strømmen ble borte, koblet vi «draw over»-systemet til apparatet.
Halotan ble den foretrukne gass for anestesi pga. tilgjengelighet, pris og mindre avhengighet til andre medikamenter for fullverdig anestesi, og det ga sikker og rask oppvåkning. Dette er vesentlig på sykehus uten system og pleiere til postoperativ overvåking. I juli 2006 ble de første generelle narkoser utført. I tillegg startet vi opp med regional anestesi, spinal- og nerveblokader. Inntil da hadde det i regionen bare blitt brukt ketamin.
Etter tre måneder med opplæring av en lege og to sykepleiere rigget vi opp en tilsvarende anestesienhet på kvinne- og barnklinikken. Samtidig kom leger og sykepleiere fra mindre klinikker i distriktene og fikk opplæring i spinalanestesi og livreddende prosedyrer, bl.a. intubering. Det donerte utstyret viste seg å være ideelt for et sykehus med marginale ressurser. Utstyret var robust, forholdsvis enkelt å lære og kunne drives uten elektrisitet og oksygen. Vi satset på en håndfull medikamenter for anestesiene. Disse ble valgt basert på tilgjengelighet og den faglige bakgrunnen til helsearbeiderne som skulle gjøre jobben: Diazepam, suksa, pavilon og pento, morfin og atropin, isobar marcain 5 mg/ml for spinalanestesi, også ved keisersnitt. Halotan med isofluran var reserveløsning. Trakealtuber i gummi kunne steriliseres og brukes om igjen. Kunnskapen og arbeidet på operasjonsavdelingen måtte organiseres – igjen og igjen, inntil vi alle følte oss rimelig trygge på at vi ikke ble steinet når vi kom ut av operasjonssalene. At ting kunne bære galt av sted med «upreparerte» pasienter, var en bekymring som aldri skulle slippe taket.
Operasjonsavdelingen ble ombygd, renovert og reorganisert. Det ble laget rutiner for bedre hygiene og rom for en kulturforandring. Vi skaffet såpe og utstyr for renhold og startet et hygieneprosjekt. Vår operasjonssykepleier organiserte det kirurgiske utstyret og holdt orden under og etter operasjonene, og aller viktigst, formidlet kunnskapen videre. Vi skrev en retningsgivende anestesimanual og en lærebok i anestesi, den første på darispråket, basert på boken Surgical care in the district hospital (1). Dette ble vårt mål for opplæring av afghansk anestesipersonell. Det første opplaget på 100 bøker ble fort tømt. Ny og revidert utgave er på vei til en lokal trykker i Kabul.
Tilliten som ble skapt mellom oss og våre lokale kolleger, var uvurderlig. Vi hadde direkte telefonkontakt med hverandre 24 timer i døgnet. Når de lokale legene ba om hjelp på kvelds- og nattestid, stilte vi opp med utstyr, kunnskap og ikke sjelden med blod fra norske soldater til utblødde afghanere. Til gjengjeld visste jeg at om vi skulle oppleve en masseskade blant våre, ville våre lokale kolleger hjelpe oss. Det ble en velsignet politisk ukorrekt avtale som sikret meg nattesøvnen. Jeg var eneste ISAF-lege i tre av de sju månedene jeg var i Afghanistan. Bare en drøy måned i denne perioden hadde vi kirurg i leiren, til tross for politisk vedtak om at det til enhver tid skulle være tre leger tilknyttet leiren.
Kontraproduktivt byggeprosjekt?
WHO, politikere, forsvarstopper og journalister fra flere land kom på befaring. Tilbakemeldingene var udelt positive. Men så dukket det opp budsjetter som skulle og måtte følges. Da ble de medisinske prioriteringene satt til side. Behovet for infrastruktur som vann, avløp og elektrisitet ble glemt. Helhetlige planer og konsekvensanalyser manglet. En hektisk byggevirksomhet på sykehusområdet startet, og på noen få måneder ble nytt kjøkken med restaurant og møterom reist. Dette var til lite glede for pasientene på kvinne- og barnklinikken, som lå i et skittent, falleferdig bygg skjult bak. Et likhus ble bygd, til tross for at de døde umiddelbart blir tatt hånd om av sine egne og gravlagt innen ett døgn. Videre ble det reist en bygning for narkomane – uten sengeplasser, kompetanse eller muligheter for oppfølging. Det kom sanitærbygg uten tilfredsstillende vann og avløp. Det nybygde vanntårnet var tre ganger høyere enn det gamle – med det resultat at de gamle vannpumpene 30 meter nede i grunnen havarerte pga. økt belastning. Dette er bare noen eksempler. Samtidig var sykehuset uten elementært røntgenutstyr og fungerende laboratorium, manglende kirurgisk utstyr, altfor få sengeplasser, varme, personell, medikamenter, bandasjer, såpe, utdanning. På kvinneklinikken ble vakuumekstraksjoner fra livmor gjort med en ombygd, rusten sykkelpumpe.
Strøm- og vannforsyning var dyrt og upålitelig. Man kan ikke bygge opp og installere moderne teknologisk utstyr som krever mer strøm enn det er kapasitet for. I tillegg må man sikre lokalt fagpersonell for drift, vedlikehold og reparasjoner.
Læringskurven er bratt for alle som har ansvar for oppbygging av et samfunn som i Faryab. I et system der nytt mannskap kommer hver sjette måned, er det essensielt at informasjon, kunnskap og erfaringer blir formidlet videre på best mulig måte for dem som tar over stafettpinnen ved et kontingentskifte. Det blir ikke gjort godt nok. Kontinuiteten og kvaliteten lider under dette. Det skaper også frustrasjon blant de lokale som til sjuende og sist skal gjøre jobben.
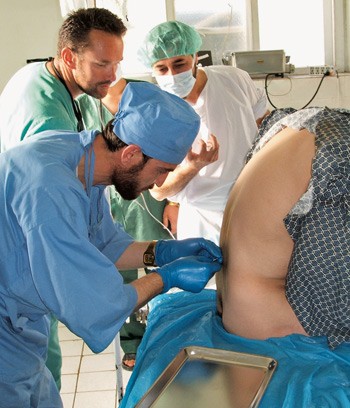
De lokale legene får opplæring i spinalpunksjon
Nytt trusselbilde
Utover vinteren og våren 2007, da snøen smeltet i fjellene og veiene ble mer farbare, kom det flere meldinger om økt trusselbilde. I mars gikk en veibombe av utenfor guvernørboligen lenger nede i byen. Man fryktet en varslet våroffensiv. Flere hendelser nord i landet skapte uro. Det var ikke bare Taliban-grupper som kunne slå til, men også lokale bander og krigsbaroner som kjempet om posisjoner i et område som flyter over av våpen i alle varianter.
Vi diskuterte kontinuerlig hvordan vi skulle sikre oss best mulig: hvor mange livvakter, hvor tunge våpen, hvilken profil soldatene og vi skulle ha på sykehuset. Vi brukte et kott på kirurgisk avdeling der vi skiftet til grønt operasjonstøy. Våpenet ble låst ned eller gitt til soldatene utenfor. Det viktigste vi hadde med oss inn i operasjonsstuen, var samband til leiren og til våre soldater utenfor.
Vi hadde ingen garanti eller beskyttelse mot utplasserte bomber. I et bybilde som vrimlet av barn og burkakledde kvinner ville det ikke hjelpe med flere livvakter og tyngre våpen. Jeg bestemte meg for å fjerne det røde korset fra uniformen min.
Fjernkontroll
23. mai 2007. Operasjonssykepleier Else Kari og jeg var på vei til jobb på den samme veien som så mange ganger før. Fire soldater eskorterte oss. I tillegg var stabssjefen med oss, fordi vi ventet ministre på besøk om noen uker og skulle gjøre forberedelser. Det var onsdag morgen og stille i gatene. På markedsdagene, derimot, syder gatene av liv med lekende unger, hylende esler og galopperende hestedrosjer, kvinner som sitter på gatehjørnene bak slør, menn som handler med krydder, kjøtt og metall. Til tider er det så trangt i gatene at vi har vansker med å komme oss frem. Men denne dagen var det skyet og stille i gatene, ingen vind og ingen drager i luften over oss. Jernporten til leiren lukket seg bak oss. Det var sølepytter i gatene etter vårregn. Vi grupperte oss i taktisk rutine. Den finske livvakten i tet mot høyre, der teppehandlerne vanligvis sitter med beina i kors, stabssjefen rett bak. Jeg var utålmodig etter å starte arbeidsdagen etter at vi hadde blitt holdt tilbake i leiren i flere dager pga. økt sikkerhetstrussel. Et esel med en bombe på ryggen hadde smelt av noen dager i forveien.
Da eksploderte det.
Alt ble svart og glødende. Den finske livvakten og stabssjefen forsvant for meg, selv om de bare var noen få meter foran meg. Håret brant, tøyfiller fløy og mennesker som jeg ikke kunne se, skrek. Jeg gikk noen få skritt og skjønte hva som skjedde. Støvlene brant, foten sviktet, armen ville ikke opp, brystet hev etter luft, men hodet føltes klart da jeg så en vei mot venstre, der jeg skimtet dagslys. Jeg kastet opp og ville legge meg ned. Jeg så Else Kari som hinket og en ung soldat som kom meg i møte. Jeg ble dratt inn bak jernporten i leiren, ble liggende på steingrunn og svimte av. Alt var stille en stund. Så raste soldater ut og klargjorde området for nye trusler.
Bomben var fjernutløst. Den hadde blitt lagt i grøftekanten bare et steinkast fra hovedporten. En murkant tok av for det verste splintregnet. To sivile ble drept. De som utløste fjernkontrollen, hadde vært nervøse. Det sparte livet til oss som kom skrittene bak. Den finske livvakten var døende, mens stabssjefen mirakuløst var utenfor livsfare. Jeg ble dratt inn i den kirurgiske containeren som vi opprettet for skadet personell ti måneder før og forundret meg over at jeg var pasient og samtidig «doctor-in-charge».
Jeg avsluttet livreddende prosedyrer på vår finske livvakt. Da det tyske evakueringsteamet kom med helikopter fra Turkmenistan, kunne jeg tillate meg å synke inn i en befriende rus. Jeg våknet opp til bildet gjennom lasteluken på helikopteret, som hamret taktisk mellom gule sanddyner som trengte mer regn. Jeg registrerte soldater som speidet utover landet med tunge våpen i hendene. Seks timer senere lå jeg på operasjonsbordet i en moderne operasjonssal på det tyske feltsykehuset i Mazar-el-Sharif, klar for min første narkose.
Anestesiprosjektet har etter hvert fått høy prioritet blant politikere og forsvarsledelsen i Norge, og lokale krefter står nå mer eller mindre på egenhånd for driften av anestesiavdelingen på sykehuset i Meymaneh. Knut Ole Sundnes, Forsvarets overlege i anestesi, har etablert en anestesiavdeling etter samme opplegg i byen Mazar-el-Sharif ved det største sykehuset i Nord-Afghanistan. Anestesiprosjektet lever videre.