Norsk hjerteinfarktregister har gitt et helt nytt innblikk i forløp og behandling ved akutt hjertesykdom. Både denne og forrige regjering har hatt som eksplisitt målsetting å tilby befolkningen likeverdige helsetjenester, uavhengig av bosted. Er det slik med behandling av hjerteinfarkt?
I Tidsskriftet nr. 14 – 15/2016 viser Jortveit og medarbeidere (1) at det er kjønnsforskjeller i utredning og behandling av hjerteinfarkt i Norge. I en leder i samme nummer påpeker Aaberge (2) at det også er andre forskjeller som aktualiserer diskusjonen om organiseringen av norsk koronarangiografisk virksomhet.
Det er store geografiske forskjeller i hvor stor andel av pasienter under 80 år med myokardinfarkt uten ST-heving i EKG (NSTEMI) som får utført koronar angiografi etter infarktet (fig 1) (3, 4). For dem som er bosatt i Tromsø er andelen 91 %, mens den for befolkningen i Mo i Rana er 53 %. Tilsvarende får 85 % av pasientene i Tromsø koronar angiografi innen tre døgn etter første innleggelse, mens det for pasientene på Helgeland bare gjelder 38 %. Alle sogner til samme senter for perkutan koronar intervensjon (PCI). Samtidig har pasienter i Mo i Rana høyere 30-dagersdødelighet enn landsgjennomsnittet og 9 % lavere sjanse for å overleve et hjerteinfarkt enn befolkningen i Tromsø (4).
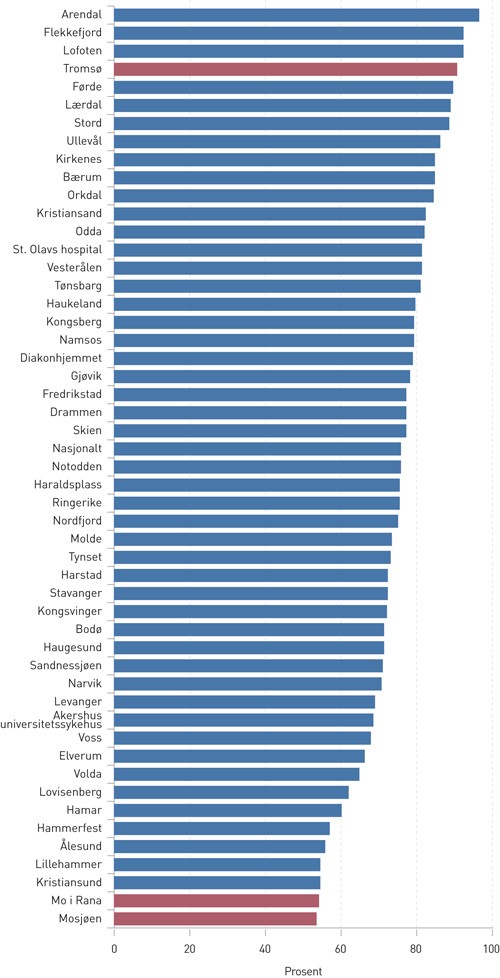
Figur 1 Andel pasienter under 80 år som får koronar angiografi i forløpet etter ikke-ST-elevasjonsinfarkt. Tallene er hentet fra Norsk hjerteinfarktregister (3) og bearbeidet av forfatterne
I Norge har vi valgt en modell der PCI-virksomheten er mer sentralisert enn den er i sammenlignbare land. Eksempelvis har Nord-Norge færre PCI-sentre i forhold til antall innbyggere enn Belgia (5), som bare er litt større enn halvparten av Finnmark. Finland har seks ganger så mange PCI-sentre som Norge (6), og befolkningen er omtrent like stor.
Kan virksomheten desentraliseres?
Det er tidligere antydet en sammenheng mellom andel NSTEMI-pasienter som får rutinemessig koronar angiografi og perkutan koronar intervensjon og treårsmortalitet (7). Det er vist at pasienter som får utført perkutan koronar intervensjon etter hjerteinfarkt har 60 % lavere 30-dagersmortalitet enn dem som ikke får slik behandling (6). I en svensk studie fant man en halvering av 30-dagersdødeligheten i befolkningen etter et det ble etablert et PCI-tilbud ved lokalsykehuset (8). Årsrapporten fra Norsk hjerteinfarktregister viser at andel NSTEMI-pasienter som får perkutan koronar intervensjon er lavere og at 30-dagersdødeligheten er høyere på Helgeland enn i Tromsø (3).
En sammenheng mellom avstanden til et helsetilbud og befolkningens bruk av tilbudet er dokumentert for kreftbehandling (9, 10) og for allmennhelsetjenester (11). En lignende effekt er påvist i syv europeiske land for perkutan koronar intervensjon ved hjerteinfarkt (6). I områder og land med et stort antall PCI-sentre i forhold til innbyggertall er det et høyere forbruk av tilbudet enn i land og områder med få sentre. En studie fra 2015 viste at det i Storbritannia, der det er en sentralisert PCI-tjeneste, var et lavere forbruk av perkutan koronar intervensjon ved hjerteinfarkt og høyere 30-dagersdødelighet etter hjerteinfarkt enn i Sverige, der man har en mer desentralisert modell (12).
Geografisk nærhet øker tilgjengeligheten
Til tross for at vi i Norge har valgt en ganske sentralisert modell for PCI-tjenesten, er 30-dagersdødeligheten likevel relativt lav sammenlignet med den i andre land. I et internasjonalt perspektiv er det her i landet et godt tilbud til pasienter med koronarsykdom, både målt etter antall invasive prosedyrer per innbygger og overlevelse. Sannsynligvis er også kvaliteten på arbeidet som utføres høy.
Dokumentasjonen for at koronar angiografi og påfølgende perkutan koronar intervensjon gir høyere overlevelse etter hjerteinfarkt er etter hvert overbevisende. Det finnes også dokumentasjon for at geografisk nærhet til et medisinsk tilbud øker tilgjengeligheten. Den europeiske studien viser at dette også gjelder for perkutan koronar intervensjon i alle de undersøkte landene, bortsett fra i Norge, der antallet prosedyrer er høyt på tross av at tilbudet er sentralisert (6). Likevel ser vi altså at pasienter i enkelte områder i Norge i mindre grad får invasiv behandling etter hjerteinfarkt, og at det enkelte steder også er lavere overlevelse. Disse områdene sogner til sykehus uten egen PCI-virksomhet og ligger gjerne et stykke fra nærmeste PCI-senter.
Skal vi tenke nytt også i Norge?
Befolkningen på småplasser i Norge er kanskje innforstått med at prisen for å bo perifert er lengre reisevei til akuttmedisinske tjenester. Likevel må helsevesenet bygges opp slik at avviket blir så lite som mulig. Den observerte forskjellen i tilgang til perkutan koronar intervensjon etter ikke-ST-elevasjonsinfarkt kan være relatert til vår organisering av helsetjenesten. Flere PCI-sentre løser ikke nødvendigvis alle problemer, men når det foreligger indikasjoner på sammenheng mellom geografisk nærhet, tilgang til behandling og effekt på overlevelse, er det vanskelig å la være å vurdere en større tetthet av PCI-sykehus også i Norge.