Presis koding av sykdomsdiagnoser er viktig for god kvalitet i helsetjenestene. Kodingskvaliteten for primær binyrebarksvikt er for svak, noe som sannsynligvis ikke er unikt for denne diagnosen. Kodepraksis bør endres og profesjonaliseres.
Medisinsk koding skal sikre entydig definisjon av sykdom, symptom og prosedyre. Kodingen utgjør grunnlaget for oversikt over sykdomstilstander, overvåkning av variasjon i sykdomstilstander over tid, dødsårsaksstatistikk og virksomhetsdata. Medisinsk koding benyttes også indirekte som grunnlag for aktivitetsbasert finansiering av spesialisthelsetjenesten (1).
Medisinske kvalitetsregistre samler informasjon om utredning, behandling og oppfølging av pasienter innenfor definerte sykdomsgrupper. Hovedmålene til kvalitetsregistrene er å øke behandlingskvalitet og å minske uønsket variasjon i behandlingstilbud og -kvalitet. Per august 2020 finnes det 51 medisinske kvalitetsregistre med nasjonal status (2).
Valideringen viste at hovedandelen av pasientene som kun var registrert i Norsk pasientregister, var feilkodet
Diagnosekoder innrapporteres sentralt til Norsk pasientregister (NPR). De fleste nasjonale kvalitetsregistre bruker NPR-data for beregning av egen dekningsgrad ved å se på andel av pasienter med spesifikke sykdomsdiagnoser eller prosedyrer som er inkludert i kvalitetsregisteret. Nasjonale kvalitetsregistre er pålagt å utføre dekningsgradsanalyser hvert annet år. Register for organspesifikke autoimmune sykdommer (ROAS) er et nasjonalt kvalitetsregister som inkluderer pasienter med primær binyrebarksvikt (Addisons sykdom) og svikt i flere hormonproduserende organer (polyendokrin svikt).
Feilkoding og overrapportering
I perioden 2016–17 fikk ROAS utført dekningsgradsanalyse for pasientgruppen med primær binyrebarksvikt (ICD-10-kode E27.1, primær binyrebarkinsuffisiens) i regi av Nasjonal tjeneste for validering og dekningsgradsanalyser (3). Alle pasienter med diagnosekode E27.1 innrapportert til NPR i perioden 2008–14, som enten hoved- eller bidiagnose, ble inkludert i analysen. Dekningsgrad ble beregnet både på nasjonalt nivå og for det enkelte helseforetak. Formelen som ble benyttet for beregning av dekningsgrad i ROAS, var:
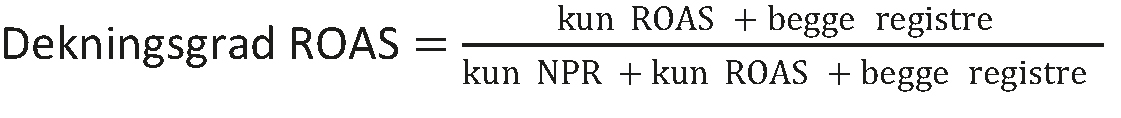
Nasjonal dekningsgrad ble i de innledende analysene beregnet til 37 %, en dekning som var betydelig lavere enn forventet. I alt 953 pasienter med ICD-10-kode E27.1 var registrert i NPR, men ikke i ROAS (4, 5). Vi i ROAS vurderte at resultatet ikke kunne stemme, og tok derfor initiativ til en lokal validering av ICD-10-kode E27.1 for Helse Bergen i samråd med Helsedirektoratet. Helse Bergen fikk da tilgang til fødselsnumre for pasienter med ICD-10-kode E27.1 som kun var registrert i NPR. I valideringen ble kode E27.1 sammenlignet med diagnose i journalen. Hos de 115 pasientene ved Helse Bergen som kun var registrert i NPR, fant vi følgende (5): 17 (14,8 %) var korrekt kodet med E27.1, 88 (76,5 %) var feilkodet med E27.1, mens det for 10 personer (8,7 %) ikke var mulig å vurdere om E27.1 var korrekt diagnose.
Disse funnene ga mistanke om at feilkoding ved sykehusene og påfølgende overrapportering til NPR sannsynligvis var utbredt også ved landets øvrige helseforetak. En landsomfattende kodevalidering av totalt 856 pasienter med kode E27.1 som kun var registrert i NPR, men ikke i ROAS, ble så utført av de lokale registeransvarlige legene. På nasjonalt nivå fant vi følgende (4, 5): 328 personer (38,3 %) var korrekt kodet med E27.1, 512 (59,8 %) var feilkodet med E27.1, mens det for 16 personer (1,9 %) ikke var mulig å vurdere om E27.1 var korrekt diagnose.
Valideringen av ICD-10-kode E27.1 viste dermed at hovedandelen av pasientene som kun var registrert i NPR, var feilkodet, men med store variasjoner mellom helseforetakene. Den endelige nasjonale dekningsgraden for ROAS ble etter kodevalidering beregnet til 61 % (4, 5).
I land hvor den medisinske kodingen utføres av profesjonelle kodere, oppnår man riktig diagnosekode i 90–95 % av tilfellene
Er dårlig kodepraksis unikt for ROAS? En tilsvarende kodevalidering utført for personer med ICD-10-kode G80 (cerebral parese) innrapportert til NPR, men ikke til Cerebral parese-registeret i Norge (CPRN), viste at 39 % av personene som kun var registrert i NPR, hadde feil diagnosekode (6). Det er grunn til å tro at høy grad av ukorrekt diagnosekoding også gjelder for en rekke andre sykdommer.
Hva må gjøres?
Vanlige årsaker til ukorrekt eller upresis koding av ICD-10-kode E27.1 var at pasienter med hypofysesvikt (E23.0), legemiddelutløst binyrebarksvikt (E27.3), adrenogenitale forstyrrelser (E25) eller binyrebarksvikt etter kirurgi (E89.6) var kodet som primær binyrebarksvikt (5). En annen vanlig feil var at E27.1 ble brukt i tilfeller der pasienten var under utredning for mulig binyrebarksvikt, men der diagnosen ble avkreftet. Noen avdelinger har sågar som praksis å konsekvent kode for binyrebarksvikt under utredning. Under utredning bør bruk av symptomdiagnose fremfor sykdomsdiagnose av mistenkt tilstand tilstrebes. Interessekonflikten mellom økonomi og kodekvalitet kan løses ved bruk av prosedyrekoder som gjenspeiler ressursbruken under utredning. Korrekt diagnosekode kan registreres når resultatene av undersøkelsene foreligger. Større fokus på opplæring i diagnosekoding og kontroll på avdelingsnivå kan bedre presisjonen. I land hvor den medisinske kodingen utføres av profesjonelle kodere, oppnår man riktig diagnosekode i 90–95 % av tilfellene, mens det tilsvarende tallet er rundt 65–75 % i land hvor legene selv koder, slik som i Norge og andre land i Norden (7). Dette tilsier at koding utført av personell som har koding som sin hovedoppgave, og som er utdannet innen feltet, gir et bedre grunnlag for virksomhetsstyring, sykdomsovervåking og forskning. Vår erfaring med bruk av ICD-10-kode E27.1 understreker viktigheten av nøyaktig, korrekt medisinsk koding og av at sykdomskoder ikke skal brukes ved mistanke om tilstand.
