Fra Grünerløkka på Oslos østkant til Ullevål universitetssykehus er det bare noen få kilometer, men den kulturelle avstanden kan være stor. Så stor at mange av bydelens etniske innvandrere uteblir fra tuber-kulosekontroll. Da står helsesøster parat til å frakte dem til diagnosestasjonen i sin mintgrønne VW-boble.

VW-boblen til helsesøster Mone Kildal er kjent i bybildet på Grünerløkka og får alltid lov til å stå i fred. Foto T. Sundar
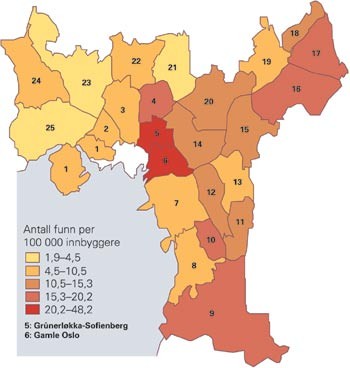
Insidens av tuberkulose i Oslos bydeler 1996–2001. Bydelene merket 5 og 6 er Grünerløkka-Sofienberg og Gamle Oslo. Kilde: Helsevernetaten i Oslo
– Jeg blir ofte spurt om hvordan jeg tør å frakte tuberkulosepasienter i egen bil. Saken er at jeg bare kjører folk som er i gang med behandling og som dermed ikke er smitteførende. Jeg har aldri vært superinfisert eller smittet, og har heller ikke opplevd å bli truet av noen, sier helsesøster Mone Tsahai Kildal.
Smeltedigel
I 14 år har Kildal arbeidet med tuberkulosepasienter i og utenfor sykehus. Siden 1999 har hun vært helsesøster og avdelingsleder ved Avdeling for infeksjonsforebygging i bydel Grünerløkka-Sofienberg i Oslo.
Foruten bydel Gamle Oslo, er dette den eneste av kommunens 25 bydeler som har helsesøster i full stilling for å drive med smittevern. De to bydelene har en felles overhengende trussel – tuberkulose (fig 1). Sykdoms- og smitteinsidensen i Oslo indre øst er høyest i Norge og opptil mange ganger høyere enn i andre områder av hovedstaden.
– Grünerløkka, Grønland og Tøyen er nærmest blitt en kulturell smeltedigel for etniske minoriteter som somaliere, pakistanere og tamiler. De er fra land med høy forekomst av tuberkulose, og har derfor økt risiko for å være smitteførende. Mange bor trangt og noen lever i sosialt belastede miljøer preget av rus- og stoffproblematikk. Slike forhold disponerer for helseproblemer og smittespredning, sier Kildal.
Detektivarbeid
Jobben med å transportere pasienter til diagnosestasjonen ved Ullevål universitetssykehus tar hun på alvor.
– Når folk fra bydelen uteblir fra tuberkulosekontroll ved sykehuset, ber legene om min assistanse. Jeg ringer først til pasientene for å avtale hjemmebesøk. Men det sier seg selv at det kan være vanskelig å spore opp folk uten fast adresse. Problemet gjelder særlig innvandrere som kommer til Norge for familiegjenforening eller personer som er på korttidsopphold, sier Kildal.
Iblant fortoner jobben seg som det rene detektivarbeid. Feilaktige eller fiktive person- og fødselsdata, adresser og telefonnumre er alminnelige problemstillinger for helsesøsteren. Selv om det er hjelp å få fra både politi og folkeregister, er det ikke bestandig at de har oversikten heller.
Hjemmesykepleierne brukes mye både i det oppsøkende arbeidet og i oppfølgingen av dem som allerede er i gang med behandling. De kjenner pasientene og miljøet rundt dem. Målet er å etablere tillitsforhold til pasientene; en forutsetning for å skape kontinuitet i behandlingen som kan ta mange måneder eller flere år.
Tilgjengelighet
Noen mener at Kildal syr puter under armene til folk når hun oppsøker dem og skysser dem rundt til sykehus og leger, til kontroller og behandling.
– Det er korttenkt å si det. De som uteblir fra behandling er som regel hjelptrengende og sosialt svakstilte som ikke er i stand til å ta vare på seg selv eller følge opp avtaler med helsetjenesten. Men forebyggende arbeid handler ikke bare om den enkelte, det er også å gjøre en innsats for å beskytte samfunnet. Det har mange lett for å glemme, sier Kildal.
Smittevernkontoret på Grünerløkka holder åpent daglig og tilbyr pirquettesting én gang i uken.
– Tirsdag er vår faste pirquetdag. Alle som bor eller arbeider i bydelen kan komme uten varsel eller innkalling. Det er viktig å ha et åpent tilbud. Både tillit og tilgjengelighet er nøkkelord i smittevernarbeid, sier Kildal.
En av tre uteblir fra kontroll
Opptil flere ganger i måneden frakter den grønne VW-boblen til Kildal pasienter til diagnosestasjonen ved Ullevål universitetssykehus. Hit kommer personer fra kom-munehelsetjenesten eller asylmottakene, både nylig og tidligere smittede, deres nær-kontakter og andre med mistenkt sykdom. Det tas skjermbilde av alle, og ved patologiske funn følges pasientene opp med flere tester og undersøkelser.
Ifølge seksjonsoverlege Ingvild Nesthus Ly gjennomførte diagnosestasjonen ca. 7 000 skjermbildeundersøkelser og 1 900 legekonsultasjoner i 2002. Halvparten av konsultasjonene var førstegangsundersøkelser og to tredeler av de nye pasientene var asylsøkere. Det ble påvist aktiv sykdom hos 43 pasienter, hvorav 37 hadde utenlandsk opprinnelse.
Den nest største pasientgruppen er innvandrere som får oppholdstillatelse gjennom familiegjenforening. Denne gruppen byr også på de største utfordringene i smittevernarbeidet.
– De som har lungetuberkulose og er smitteførende, må behandles og følges opp omhyggelig. På grunn av smittefaren må familiene og omgangskretsen kartlegges og innkalles til kontroll. Det praktiske oppsporingsarbeidet er både vanskelig og ressurskrevende, sier Nesthus Ly.
Innkallingen skjer på grunnlag av politiets lister over hvem som har fått oppholdstillatelse. Men så mange som én av tre uteblir fra undersøkelse, selv etter gjentatte innkallinger. Dette er bekymringsfullt, påpeker hun.
– Mens nordmenn med tuberkulose i hovedsak er eldre personer som har fått reaktivert sykdommen fra mange år tilbake, er utlendingene yngre mennesker med medianalder 30 år. Denne gruppen har større risiko for å spre smitten fordi de er i yrkesaktiv alder og ofte bor tett på små arealer med familien.
– Hva er grunnen til at så mange uteblir til kontroll?
– Det kan skyldes kunnskapsmangel eller fordommer. Det er stigmatiserende å ha tuberkulose. De som får behandling føler seg ofte helt friske, og har problemer med å skjønne at de må ta medisiner i minst seks måneder, sier Nesthus Ly.
Koordinert innsats
Når folk ikke møter opp, sender diagnose-stasjonen ut purrebrev og tar samtidig kontakt med helsestasjonen i bydelen eller kommunen.
– Samarbeidet med den oppsøkende delen av kommunehelsetjenesten er avgjørende for å lykkes. Helsesøstrene har også en sentral rolle i å følge opp smitteførende personer som skal ha forebyggende be-handling. Dette foregår nå etter retningslinjer fra Verdens helseorganisasjon om direkte observert terapi, dvs. at pasient-ene skal ta tuberkulosemedisiner under tilsyn av helsepersonell, sier Ingvild Nesthus Ly.
Hun fremholder at tuberkuloseforebyggende arbeid ikke bare er en oppgave for helsetjenesten. Her må også myndighetene komme på banen.
– Skal vi lykkes, er det ikke nok å kalle inn til tuberkulosekontroll. Myndighetene bør stille krav om gjennomgått testing før en person får oppholdstillatelse. Det er ingen grunn til å tro at det vil bli mindre smittepress og færre tuberkulosetilfeller i årene som kommer. Derfor må innsatsen koordineres, sier overlegen.
Oslo hardest rammet
Hovedstaden har tre ganger så høy forekomst av tuberkulose som andre steder i landet.En av tre tilfeller av tuberkulose i Norge finnes i Oslo, selv om byen bare har 11–12 % av befolkningen. Det opplyser Tore W. Steen som er smittevernoverlege i Oslo kommune.
– Grunnen er først og fremst at andelen innvandrere i Oslo er høyere enn i andre byer, sier Steen, og viser til ferske tall fra det sentrale tuberkuloseregisteret: I 2001 ble det registrert 297 sykdomstilfeller med tuberkulose i Norge. 87 av tilfellene var i hovedstaden, og av disse var det 79 personer med innvandrerbak-grunn.
– Det vil si at ni av ti personer med tuberkulose i Oslo er innvandrere. Ser vi på resten av landet, er denne andelen 67 %, altså noe lavere. Det er ingen tvil om at tuberkulose er et problem blant innvand-rere, sier han.
Somaliere har den høyeste insidensen av tuberkulose blant de etniske innvandrergruppene. Det dokumenterer Steen og medarbeidere i en artikkel i dette nummer av Tidsskriftet (1). Forfatterne påpeker at tendensen stemmer med utviklingen i andre land, for eksempel Danmark, der 25 % av barn og 90 % av voksne somaliske inn-vandrere er smittet. Årsaken er den høye insidensen av tuberkulose i Somalia.
Et særpreg ved tuberkulosebildet i Oslo, er de markante forskjellene i sykdoms-forekomst mellom ulike bydeler, med en overvekt i de østlige, sentrale områdene. Tall fra helsevernetaten for perioden 1997–2001 viser at Gamle Oslo hadde 61 tilfeller og Sofienberg-Grünerløkka-området hadde 47 tilfeller. I bunnen av listen finner vi bydelene Røa, Ullern og Vinderen med henholdsvis seks, fire og to tilfeller (fig 1).
– Forskjellene er dramatiske. Insidensen i Oslo indre øst er like høy som i mange østeuropeiske land, mens tuberkulose nesten ikke forekommer i de vestlige bydelene, sier Tore W. Steen. Han forklarer ulikhetene med ulikt bosettingsmønster, ulik fordeling av innvandrere samt en overvekt av sosiale problemer i østlige og sentrale strøk.
Grunn til optimisme
De største utfordringene for smittevernmyndighetene er knyttet til oppsporing og diagnostisering av nye tilfeller. Steen påpeker at screeningprogrammet fungerer bra for asylsøkere men ikke for innvandrerne som søker familiegjenforening eller som kommer for å få arbeid. For at lovpålagt screening skal fungere etter intensjonene, mener Steen at det må stilles krav om tuberkuloseundersøkelse før man gir oppholdstillatelse. En annen gruppe som må kontrolleres bedre er nyinnsatte i fengslene.
Han er optimistisk når det gjelder behandling av tuberkulosepasienter: – Den nye tuberkuloseforskriften legger opp til en bedre og mer målrettet oppfølging gjennom DOTS-strategien, dvs. direkte observert terapi, anbefalt av Verdens helseorgani-sasjon. Det skal også ansettes tuber-kulosekoordinatorer ved sykehusene, en prosess som er godt i gang, sier smittevernoverlegen.

En pakistansk kvinne puster inn en aerosol av hypertont saltvann. Det stimulerer hosterefleksen og fremkaller indusert sputum til mikrobiologisk diagnostikk av tuberkelbasiller. Foto T. Sundar

Oslo sentrale og østlige strøk har landets høyeste andel innvandrere, men også landets høyeste insidens av tuberkulose. Et fargerikt fellesskap byr på nye utfordringer innen smittevern og forebyggende helse. Foto Scanpix
Fakta
Ny forskrift for tuberkulosekontroll
Tuberkulosekontroll skal baseres på tidlig diagnostikk, forsvarlig behandling og standardisering av behandlingsopplegget, ifølge den nye forskriften av 1. januar 2003 (www.lovdata.no).
Hvert regionalt helseforetak skal ha en overordnet tuberkulosekoordinator.
Kommuner og regionale helseforetak skal ha program for tuberkulosekontroll.
Direkte observert terapi (DOTS) skal være behandlingsstrategi etter anbefaling fra Verdens helseorganisasjon.
Tuberkuloseundersøkelse av asylsøkere, flyktninger og utlendinger fra land med høy forekomst av tuberkulose intensiveres.
BCG-vaksinasjon av 12
Grupper med plikt til å undersøke seg
Personer fra land med høy forekomst av tuberkulose (www.fhi.no) som skal oppholde seg mer enn tre måneder i Norge og som ikke er unntatt fra krav om arbeids- eller oppholdstillatelse, samt flyktninger og asylsøkere. Flyktninger og asylsøkere skal undersøkes innen 14 dager etter innreise.
Helsepersonell og lærere som har oppholdt seg i land med høy forekomst av tuberkulose i minst tre måneder.
Utsatte grupper som kan være smittet er nærkontakter av smitteførende personer, innsatte i fengsler, rusmisbrukere, husløse, sesongarbeidere fra land med høy forekomst av tuberkulose og bistandsarbeidere som har oppholdt seg i slike områder.
Kilde: Forebygging og kontroll av tuberkulose – en veileder. Nasjonalt folkehelseinstitutt i samarbeid med Nasjonalt tuberkuloseutvalg. Oslo, 2002.
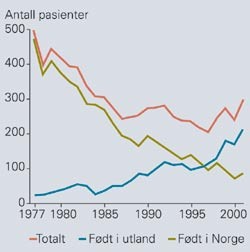
Antall tuberkulosepasienter Norge1977–2001 etter fødeland. Kilde: Folkehelseinstituttet.
Det har aldri vært så mye tuberkulose i verden som nå, viser tall fra Nasjonalt folkehelseinstitutt (1). Utviklingen er særlig bekymringsfull i Afrika sør for Sahara, Sørøst-Asia og Øst-Europa. I Afrika sør for Sahara har HIV-epidemien vært en medvirkende faktor til insidensøkningen, og i det tidligere Sovjetsamveldet har sosiale ulikheter vært en viktig årsak til tuberkulosens fremmarsj.
I Norge som resten av Vest-Europa har nedgangen i insidensen stoppet opp de siste ti årene. Dette skyldes i hovedsak nye tilfeller fra land med høy forekomst av tuberkulose (fig 1). Andelen pasienter blant personer med norsk opprinnelse har gått ned, og var 36 % i 2001.
Antall nye tuberkulosetilfeller gikk litt opp fra 1997 til 2001, da 297 pasienter ble meldt. Det var det høyeste antall meldte siden 1987. Flertallet av pasientene av norsk opprinnelse (ikke medregnet annengenerasjons innvandrere) var eldre, med median alder på 73 år. Fra land med høy forekomst av tuberkulose var pasientene unge voksne med median alder 30 år.