I de senere år er det globalt blitt stadig mer oppmerksomhet omkring det faktum at et økende antall bakterier utvikler resistens mot antibakterielle midler og at resistensutviklingen har sammenheng med et høyt forbruk av slike midler. En undersøkelse fra Møre og Romsdal (1) viste en utstrakt bruk av antibakterielle midler hos barn med øvre luftveisinfeksjoner. Fenoksymetylpenicillin var det hyppigst brukte middel, men nesten like hyppig forekom bruken av erytromycin, et makrolid.
I Norge har det vært lite utvikling av resistens mot penicillin når det gjelder vanlige mikrober som streptokokker, meningokokker og pneumokokker, selv om forbruket har vært stabilt høyt i mange år. I Finland har man påvist en klar sammenheng mellom forbruk av erytromycin og resistensutvikling mot dette midlet hos gruppe A-betahemolytiske streptokokker (2).
Om makrolider
Makrolider er en gruppe antibakterielle midler som har det til felles at de kjemisk har en makrosyklisk laktonring (fig 1). Det finnes en lang rekke makrolider hvorav fem er registrert i Norge (tab 1) (3 – 5). Erytromycin er det eldste, mest brukte og det man har mest erfaring med.
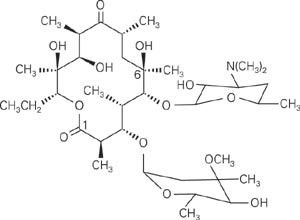
Kjemisk formel for erytromycin. Den makrosykliske laktonringen er felles for alle makrolider
|
Tabell 1 Minste hemmende konsentrasjon (MIC90) i mg/l for de vanligste bakteriene ved øvre luftveisinfeksjoner. Toppkonsentrasjon (maksimal serumkonsentrasjon) fra ulike studier i mg/l ved standarddosering (3 – 5)
|
|
Erytromycin
|
Spiromycin
|
Klaritromycin
|
Azitromycin
|
Telitromycin
|
|
Staphylococcus aureus
|
0,5
|
0,3 – 25
|
0,25
|
2,0
|
< 0,12
|
|
Streptococcus pyogenes
|
0,04
|
0,25 – 1,0
|
0,12
|
|
0,015 – 0,125
|
|
Streptococcus pneu moniae
|
0,10
|
0,2 – 1,2
|
0,06
|
2,0
|
0,016 – 0,06
|
|
H influenzae
|
2,5
|
16 – 32
|
2 – 8
|
4,0
|
0,6 – 1,2
|
|
M catarrhalis
|
|
|
0,25
|
0,12
|
< 0,12
|
|
Toppkonsentrasjon
|
0,3 – 1,9
|
1 – 6,7
|
0,8 – 3
|
0,2 – 0,6
|
1,8 – 2,3
|
Alle makrolidene kan administreres peroralt, og erytromycin også parenteralt. Det er varierende absorpsjon for erytromycin, noe bedre for de andre.
Makrolidene er svake baser, lite oppløselige i vann og virker ved at de interfererer med bakterienes proteinsyntese i ribosomene.
Medikamentene distribueres godt i kroppens ulike vev, og for noen midlers vedkommende, bl.a. azitromycin, finner man til dels betydelig høyere vevskonsentrasjon enn serumkonsentrasjon. Både for klaritromycin og azitromycin er serumkonsentrasjonen så lav at man ikke kan forvente effekt på alle bakterier som ellers er følsomme, og særlig ikke mot Haemophilus influenzae-infeksjoner i blod.
Bivirkningene er først og fremst gastrointestinale, med en viss kvalme og ubehag, mest uttalt for erytromycin og spiramycin. Allergiske reaksjoner er sjeldne, men kan forekomme. Det er viktig å merke seg at makrolidene, spesielt erytromycin, fører til interaksjon med en rekke andre medikamenter.
Makrolidene har effekt mot en lang rekke mikrober og er førstevalg ved kikhoste og atypiske pneumonier forårsaket av Mycoplasma, Chlamydia og Legionella. Ved campylobacterenteritter har andre midler liten effekt og makrolider er førstevalg. Makrolidene har også god effekt ved mange vanlige bakterielle luftveispatogener (tab 1). Makrolider har ingen effekt mot virus.
Etiologi ved øvre luftveisinfeksjoner
Ved alle infeksjonssykdommer bør prøve tas for å påvise det etiologiske agens, og behandlingen bør styres etter det. Imidlertid kan det ofte være vanskelig å vite årsaken ved starten av en infeksjon, og det er derfor vesentlig å kjenne til de vanlige etiologiske agenser for å kunne velge et empirisk, effektivt behandlingsregime.
Vanlig forkjølelse skyldes som regel et virus. Vanligst er rhinovirus, coronavirus og influensavirus. Ved akutt otitis media finner man ved bakteriologisk undersøkelse oftest pneumokokker, H influenzae, streptokokker og Moraxella catarrhalis. Undersøkelser har også vist at en rekke virus kan påvises i væske fra mellomøret ved akutt otitt. Ofte foreligger det en blanding av virus og bakterier. Mycoplasma pneumoniae kan gi en bulløs myringitt og Chlamydia trachomatis kan gi otitt hos spedbarn (6).
Ved akutt bihulebetennelse dominerer stort sett de samme mikrober som ved mellomørebetennelse, men man finner også anaerobe mikrober og gramnegative intestinale stavbakterier.
Faryngitt og tonsillitt forårsakes av en lang rekke ulike virus. Rhinovirus, coronavirus, adenovirus og Epstein-Barr-virus er de vanligste. I tillegg påvises betahemolytiske streptokokker gruppe A i 15 – 30 % av tilfellene. Både M pneumoniae og Chlamydia pneumoniae kan gi faryngitt. Ved akutt laryngitt domineres etiologien mer og mindre helt av ulike virus, mens man ved akutt epiglotitt oftest påviser H influenzae. Etter innføring av Hib-vaksine i barnevaksinasjonsprogrammet i 1992, har forekomsten av akutt epiglottit gått dramatisk ned hos dem som er blitt vaksinert.
Når skal antibakterielle midler benyttes?
En diskusjon om behandling av akutt otitt med antibakterielle midler har pågått i de senere år. En metanalyse fra 1997 viste at tidlig antibakteriell behandling av akutt otitis media bare gav en moderat effekt, og at man måtte behandle 17 barn med antibakterielle midler tidlig for å hindre at ett barn fortsatt hadde smerter to til sju dager etter at sykdommen oppstod (7). Norske retningslinjer legger vekt på at akutt mellomørebetennelse helbredes spontant i 80 % av tilfellene, og at indikasjonen for behandling er høy feber og medtatt allmenntilstand, sterke og vedvarende smerter, bukende trommehinne og dobbeltsidighet (8). Når etiologien er ukjent, er fenoksymetylpenicillin førstevalget, mens erytromycin eller et annet makrolidpreparat kun bør benyttes dersom det foreligger penicillinallergi (9). 1 – 10 % av pasientene angir at de har penicillinallergi, men den reelle forekomsten er sannsynligvis under 1 % (9). Det er derfor vesentlig å få bekreftet eller avkreftet om pasientene virkelig er penicillinallergikere.
Etter en litteraturstudie ble det lagt frem forslag til norske retningslinjer for behandling av faryngitt og tonsillitt (10). Hovedanbefalingen var at pasienter med sår hals vanligvis ikke skal behandles med antibakterielle midler og derfor heller ikke behøver å oppsøke lege. Antibakteriell behandling er aktuelt i alvorlige tilfeller eller hvis pasienten ønsker det, men da bare ved streptokokktonsillitt. Streptokokktonsillitt ble anbefalt diagnostisert på grunnlag av visse kliniske symptomer og streptokokkhurtigtest. Klinisk er det er sannsynlig at det foreligger en streptokokk gruppe A-infeksjon hvis fire av fem kliniske tegn er til stede. De fem kliniske tegnene er feber over 38,5 °C, forstørrede tonsiller, tonsiller rødere enn bakre svelgvegg, belegg på tonsillene og hovne fremre cervikale lymfeknuter.
Disse anbefalingene ble sterkt imøtegått fra svensk hold, hvor det anbefales å legge stor vekt på diagnostikken med dyrking og hurtigtest for påvisning av gruppe A-streptokokker. Pasienter med mistenkt streptokokkinfeksjon i svelget skal behandles for å hindre alvorlige komplikasjoner som peritonsillær abscess, sekundær sepsis eller immunologiske komplikasjoner som revmatisk feber eller glomerulonefritt (11). I alle anbefalinger er fenoksymetylpenicillin førstevalg (8), men med erytromycin som alternativ ved alvorlig penicillinallergi (9).
Det viktigste ved akutt rhinosinusitt er slimhinneavsvellende behandling. Over halvparten av pasientene blir friske uten antibakteriell behandling. Men vedvarer symptomene mer enn en uke og det er høy feber, sterke smerter og påvirket allmenntilstand, behandles pasienten med fenoksymetylpenicillin (8). Alternativer ved sikker penicillinallergi er makrolider og doksycyklin.
Ved kikhoste som er forårsaket av Bordetella pertussis eller Bordetella parapertussis har penicillin liten eller ingen effekt. Førstevalget er erytromycin i ti dager. Startes behandling innen to uker fra symptomdebut, vil det føre til rask bedring i løpet av få dager. Behandling startet etter to uker vil redusere smittsomheten, men ha liten innvirkning på det videre sykdomsforløpet.
Ved akutt subglottisk laryngitt eller falsk krupp hos barn er det viktigste å ta barnet opp av sengen og eventuelt ut i kald luft. Glukokortikoider og racemisk adrenalin er ellers de vesentlige elementene i behandlingen av falsk krupp (8).
Når det er sår hals ledsaget av tydelige svelgevansker, heshet, stridor eller pustevansker, må man tenke på akutt epiglottitt (10). Klinisk undersøkelse bør utføres med stor forsiktighet og pasienten må følges til sykehus. Den antibakterielle behandlingen vil som regel være med et cefalosporin parenteralt.
Konklusjon
Det er bare i forbindelse med kikhoste og ved holdepunkt for mycoplasmainfeksjon at makrolider er førstevalg ved øvre luftveisinfeksjoner. Ved alle andre tilstander, med unntak av epiglottitt, er fenoksymetylpenicillin førstevalg dersom det er indikasjon for behandling og ikke dyrkingssvar og resistensundersøkelse tilsier annet valg. Makrolider er et alternativ ved penicillinallergi.