En 51 år gammel kvinne ble innlagt i medisinsk avdeling tiltrengende øyeblikkelig hjelp pga. synkope. Det kom frem at hun de siste tre ukene forut for innleggelsen hadde hatt smerter i epigastriet, sporadisk ledsaget av sure oppstøt og retrosternal svie. Smertene var måltidsrelaterte og kom «straks etter at hun hadde svelget første matbit». Hun hadde ikke hatt dysfagi, vekttap, oppkast eller endrede avføringsvaner.
Differensialdiagnosene for synkope (kardialt, cerebralt, vasovagalt, smerte) ble diskutert. Mulige årsaker til pasientens gastrointestinale plager inkluderte ulcussykdom, oesophagusstenose, hiatushernie og pylorusstenose.
Pasienten ble nøye utredet for synkope uten at man påviste noen sikker årsak til denne. Utredningen omfattet kardiologisk og nevrologisk undersøkelse inkludert telemetri, R-test, ekkoundersøkelse av hjertet, EEG, cerebral CT og ortostatisk blodtrykksmåling. Pasienten hadde ikke flere synkoper under oppholdet og var i god allmenntilstand. Imidlertid klaget hun over persisterende måltidsrelaterte smerter i epigastriet, sure oppstøt og halsbrann.
Vi visste at pasienten, pga. adipositas, var blitt operert med åpen gastrisk innsnøring (banding) 23 år forut for den aktuelle innleggelsen. Derfor ble det også tenkt på muligheten for senkomplikasjoner etter dette som årsak til plagene.
Gastroskopi utført seks dager etter innleggelsen viste at båndet som ble brukt ved operasjonen 23 år tidligere, satt ca. 5 cm distalt for ora serrata. Videre så vi at båndet var erodert inn i ventrikkelen og var synlig i et område på ca. 1 1/2 – 2 cm inne i ventrikkellumen (fig 1). For øvrig var det normale forhold i øvre gasrointestinaltractus.
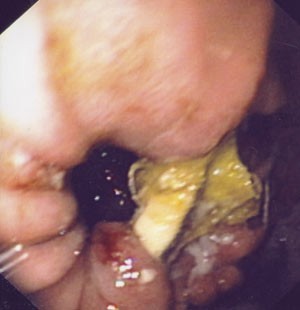
Figur 1 Endoskopisk bilde av det eroderte båndet
Vi mente at årsaken til pasientens måltidsrelaterte magesmerter nå var funnet, og vi ønsket å fjerne det eroderte båndet. Grunnen til at man ventet seks dager før gastroskopi ble gjort, var at utredningen for synkope ble prioritert først.
Pasienten ble diskutert med kirurgene. Vi antok at det ville foreligge en del reaktive forandringer rundt ventrikkelen, slik at kirurgisk fjerning av båndet (laparoskopisk eller via laparotomi) kunne være teknisk vanskelig. Det ble derfor bestemt å gjennomføre abdominal CT for å kartlegge forholdene nærmere.
CT-undersøkelse av området ga ingen tilleggsinformasjon. Det var ingen tegn til inflammasjon eller andre patologiske forhold i eller rundt ventrikkelen eller i andre abdominalorganer.
Vi bestemte oss for å prøve å fjerne båndet endoskopisk. Vi hadde ingen saks som var lang nok til å komme gjennom arbeidskanalen på skopet, eller parallelt med skopet. Vi bestilte en kirurgisk saks (Reusable surgical scissors F3 – 3L-1, Olympus,) som går gjennom arbeidskanalen på gastroskopet. Minimumsdiameter på arbeidskanalen for å benytte dette instrumentet, er 2,8 mm.
Pasienten ble utskrevet fra sykehuset i god allmenntilstand samme dag som den første gastroskopien ble utført. To dager senere gjennomførte vi ny gastroskopi. Med den kirurgiske saksen klippet vi over båndet (fig 2). Prosedyren tok ca. en halv time, da båndet var temmelig hardt og kjeften på saksen nokså liten. Etter at båndet var klippet over, ble en slynge ført gjennom endoskopet. Med den fattet vi tak i den ene enden av båndet (fig 3). Hele båndet ble trukket ut uten vesentlig motstand og fjernet aboralt (fig 4). Det tilkom ingen umiddelbare komplikasjoner. Prosedyren ble utført poliklinisk, men pasienten ble observert tre timer etterpå.
Verken tidlig- eller senkomplikasjoner tilkom, og etter fire måneder kom pasienten tilbake for kontroll. Hun hadde lagt på seg 2 kg, men var svært fornøyd. Smertene hun hadde hatt i epigastriet, var borte. Gastroskopi viste romslige forhold i ventrikkelen, men fortsatt en liten innbukning der båndet hadde sittet og for øvrig normale funn (fig 5).
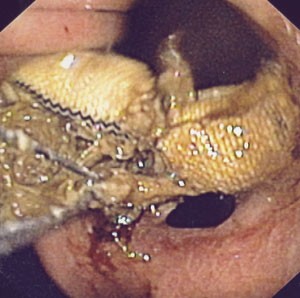
Figur 2 Deler av båndet er klippet
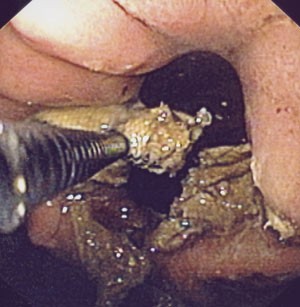
Figur 3 Båndet er klippet over
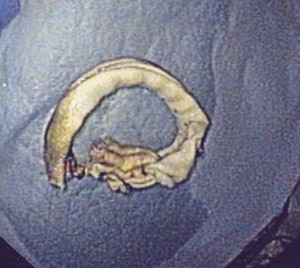
Figur 4 Båndet etter at det er fjernet aboralt
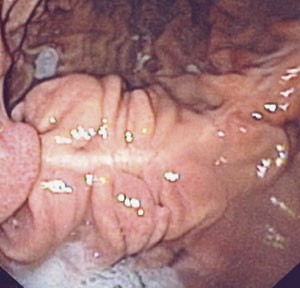
Figur 5 Status i ventrikkelen vel fire måneder etter behandlingen
Diskusjon
Adipositaskirurgi kan gjøres på flere måter. En av metodene er gastrisk innsnøring (banding), der et silikonbånd plasseres kirurgisk på utsiden av magesekken. Båndet plasseres så høyt oppe på magesekken at pasienten kun kan spise små mengder om gangen (1). I 1980-årene benyttet man uelastiske bånd for å avsnøre magesekken. Nå brukes forskjellige typer justerbare silikonbånd (1, 2). Fordelene med gastrisk banding er bl.a. at metoden er reversibel, den er relativt trygg og kan gjøres laparoskopisk (2). Imidlertid er mange forskjellige komplikasjoner etter denne behandlingen beskrevet, bl.a. migrering av båndet til tynntarmen og duodenal obstruksjon (2, 3). Erodering av båndet til ventrikkellumen er også beskrevet (2, 3). Symptomer på erodering inn i ventrikkellumen kan være vektøkning, kvalme og oppkast, smerte og blødning (hematemese, melena) (4). De eksakte årsakene til bånderodering er ikke avklart. Flere hypoteser er diskutert. Erodering av gastrisk bånd starter vanligvis med en inflammasjonsreaksjon mellom ventrikkelveggen og båndet. En faktor er at båndet er et fremmedlegeme og dette kan provosere frem en inflammasjonsreaksjon (4). En annen mulig mekanisme er skade på ventrikkelveggen. Skadet mucosa som kommer i kontakt med et fremmedlegeme, kan resultere i en lokal inflammasjonsreaksjon med fare for migrasjon av båndet (4). Dersom båndet settes for stramt, kan nekrose og erodering følge (5).
I en stor studie som omfattet 2 949 opererte pasienter, var insidensen for erodering av gastrisk bånd etter primæroperasjonen 0,92 % (5). Diagnostisering av denne tilstanden gjøres vanligvis via gastroskopi, men CT kan også brukes (6).
Bånderodering kan behandles konservativt, endoskopisk eller kirurgisk. Forskjellige måter å behandle denne komplikasjonen på, er beskrevet, bl.a. kirurgisk fjerning av båndet (2, 4). Vår kasuistikk illustrerer en endoskopisk måte å fjerne et erodert gastrisk bånd. Endoskopisk fjerning bør foretrekkes, og av 22 pasienter i en stor studie, ble 14 behandlet på denne måten (5). Slik fjerning kan være teknisk vanskelig, men bør forsøkes før kirurgisk fjerning, siden metoden er mindre invasiv enn kirurgi og siden kirurgisk fjerning kan være svært komplisert (5).