Pasienter som innlegges ute av stand til å redegjøre for egen sykehistorie og uten medfølgende innleggelsesskriv fra lege eller andre er ikke en uvanlig foreteelse ved medisinske avdelinger. Dette stiller store krav til undersøkelse og klinisk skjønn hos legen som undersøker pasienten i sykehusets akuttmottak.
En 56 år gammel, uføretrygdet mann uten tidligere journal ved vårt sykehus ble innlagt med uklar sykehistorie og uten opplysninger fra lege eller pårørende. Ved innkomst ga han uttrykk for at han alltid hadde vært frisk, og kunne ikke forklare hvorfor han var uføretrygdet. Han røykte, men brukte angivelig ingen andre rusmidler. Han brukte heller ingen faste medisiner. Pasienten bodde alene i et hybelhus, og ble innlagt etter initiativ fra hybelverten som mente pasienten hadde vært generelt dårlig i flere dager og at han nå pustet «svakt».
Ved innleggelse var pasienten våken, men vanskelig å kommunisere med grunnet snøvlete tale og hørselsproblemer. Han kunne ikke gi noen forklaring på hvorfor han ble innlagt og mente selv at han ikke hadde noen plager. Han benektet inntak av noen form for medikamenter eller rusmidler. Klinisk fremsto han med redusert allmenntilstand, lett hviledyspné, respirasjonsfrekvens 16 per minutt og uttalt hypoksi (arteriell blodgassanalyse pO₂ 6,6 kPa). Blodtrykket var 115/75 mm Hg og pulsen 70 slag per minutt regelmessig. EKG viste sinusrytme og breddeforøket QRS-kompleks (146 ms) med venstre grenblokk-konfigurasjon. Han var kald, med rektal temperatur 34,9 °C. Ved klinisk undersøkelse i akuttmottaket ble det anført et betydelig ødem i ansikt, tunge, scrotum og begge underekstremiteter, samt tykk, skjellende hud på albuer og hæler (fig 1) . For øvrig fant vakthavende lege normale funn ved klinisk undersøkelse over hjerte, lunger og abdomen.
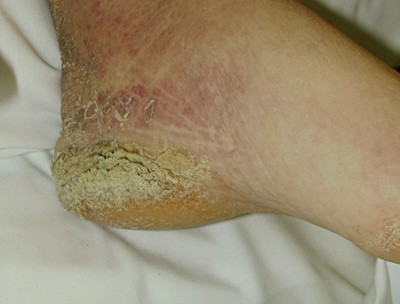
Figur 1 Pasientens venstre fot. Legg merke til tykk, skjellende hud på medialsiden av hælen
Hos denne pasienten kan mange differensialdiagnoser være aktuelle. Dyspné, hypoksi og EKG-forandringer kan gi mistanke om blant annet hjerteinfarkt, hjertesvikt, luftveisinfeksjon eller lungeemboli. Intoksikasjon, apoplexia cerebri og alvorlig infeksjon bør vurderes på grunn av redusert bevissthet og snøvlete tale. Stor tunge og ødematøse forandringer i ansiktet kan være forenlig med hypotyreose eller akromegali. I tilegg finnes en rekke andre mulige forklaringer på pasientens mange symptomer. Denne pasienten ble ikke vurdert som kritisk syk, og man kunne derfor avvente svar på supplerende laboratorie- og bildediagnostiske undersøkelser før eventuell behandling.
Blodprøver ved innkomst viste en normocytær og normokrom anemi (Hb 10,9 g/100 ml (13,4 – 17,0)), redusert antall hvite blodceller og blodplater (LPK 3,4 g/l (3,5 – 10,0), TPK 94 g/l (145 – 390)), samt lett nyresvikt (kreatinin 125 µmol/l (60 – 105), urinstoff 13,4 mmol/l (3,5 – 8,1)). Det var normale verdier av elektrolytter (natrium 142 mmol/l (137 – 145), kalium 4,7 mmol/l (3,6 – 5,0)), blodsukker (4,0 mmol/l (4,0 – 6,3)), hjerteinfarktmarkører og infeksjonsprøver, men høye lipidverdier (totalkolesterol 10,8 mmol/l (3,9 – 7,8) og LDL-kolesterol 7,8 mmol/l (2,1 – 4,9)). Ved røntgen thorax fant man et betydelig forstørret hjerte og moderat lungestuvning (fig 2). Det var normale funn ved CT-undersøkelse uten kontrast av hjernen. Ekkokardiografisk undersøkelse viste en dilatert, tynnvegget venstre ventrikkel (endediastolisk diameter 7,0 cm) med uttalt generell hypokinesi (ejeksjonsfraksjon 20 %), samt en liten mengde perikardvæske. Ingen klaffepatologiske forhold ble påvist og høyre hjertehalvdel var normalt stor.
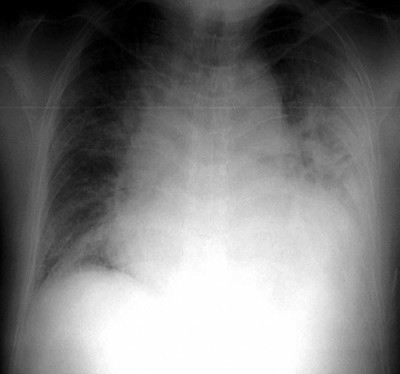
Figur 2 Røntgen thorax ved innkomst på sykehuset viste en forstørret hjerteskygge og forandringer forenlig med lungestuvning
Pasientens symptombilde ble nå vurdert å være forenlig med en dilatert kardiomyopati med uttalt hjertesvikt av usikker årsak. Et akutt hjerteinfarkt var nærmest utelukket på grunn av normale hjerteinfarktmarkører i flere blodprøver, men kronisk iskemisk hjertesykdom var likevel en aktuell årsak til hjertesvikten. Videre utredning med koronar angiografi ble derfor planlagt etter medikamentell stabilisering. Pasienten ble behandlet i hjerteovervåkingsavdeling med blodplatehemmere, statin, samt lavdosert betablokker (karvedilol 3,125 mg) og ACE-hemmer (ramipril 1,25 mg).
Neste dag kom det svar på thyreoideafunksjonsprøver som avslørte uttalt hypotyreose (fritt T₄ 2,5 µmol/l (11,0 – 22,0), TSH > 150 mlE/l (0,26 – 5,0)) og det ble startet behandling med tyroksin i forsiktig dose (levotyroksin 12,5 µg) grunnet sannsynlig samtidig koronarsykdom.
Hjertesvikt er ikke uvanlig ved langvarig hypotyreose. Den hypotyreote kardiomyopatien karakteriseres vanligvis av lett sviktende venstre ventrikkel-funksjon, asymmetrisk septumhypertrofi og perikardvæske. Mekanismene antas å være redusert funksjon av hjertemuskelcellene som følge av redusert thyreoideahormonpåvirkning, mukopolysakkaridavleiringer i myokard og økt kapillær permeabilitet. Denne tilstanden er vanligvis fullt reversibel ved tyroksinbehandling (1).
Etter fem dager med stabil,uendret klinisk tilstand, ble pasienten plutselig dårlig med uttalt bradykardi, blodtrykksfall, ytterligere bevissthetsreduksjon og respirasjonssvikt. Vi oppfattet tilstanden som uttrykk for et myksødemkoma.
Myksødemkoma er en svært sjelden komplikasjon til langvarig ubehandlet hypotyreose. Selve navnet er misvisende siden de fleste pasienter ikke er komatøse. Myksødem er heller ikke alltid til stede (2). Klinisk karakteriseres tilstanden først og fremst av redusert bevissthet og hypotermi. Andre symptomer og funn kan være hypoventilasjon, hypotensjon, bradykardi, hyponatremi, hypoglykemi og subkutant ødem med en «deigaktig» hud (3). Myksødemkoma er en livstruende tilstand med 30 – 40 % mortalitet (4). Pasienter med myksødemkoma bør derfor behandles i intensivavdeling. I tillegg til tilskudd av thyreoideahormon er mekanisk ventilasjonsstøtte, korreksjon av elektrolyttforstyrrelser og hypoglykemi samt langsom oppvarming viktige faktorer for overlevelse i den første, kritiske fasen (3, 4).
Etter åtte dager med respiratorbehandling, pressor- (dopamin) og væske-behandling samt steroider og høydosert thyreoideahormontilskudd (levotyroksin 50 µg daglig peroralt og trijodtyronin 2,5 µg tre ganger daglig peroralt på ventrikkelsonde) var pasienten igjen våken og respiratorisk stabil. På grunn av hypotensjon og bradykardi ble hjertesviktbehandlingen seponert. Etter ytterligere fire dager med betydelig klinisk bedring ble pasientens tilstand vurdert som så stabil at han kunne overflyttes fra intensivavdeling til vanlig sengepost.
Hypotyreosen ved myksødemkoma kan være sekundær til hypofysedysfunksjon, dessuten kan langvarig hypotyreose i seg selv bidra til redusert binyrebarkfunksjon. Steroider (for eksempel hydrokortison 100 mg intravenøst hver 8. time) bør derfor gis inntil man kan utelukke samtidig binyrebarksvikt, men kan seponeres ved normal verdi av s-kortisol (2).
Neste morgen ble pasienten overraskende funnet død i sengen. Sannsynlig dødsårsak ble ved obduksjon funnet å være et ferskt hjerteinfarkt med affeksjon av store deler av venstre ventrikkel. I venstre koronararterie fant man uttalte aterosklerotiske forandringer og en mulig fersk trombe proksimalt. Høyre koronararterie var totalokkludert.
Diskusjon
Hypotyreose er en hyppig forekommende sykdom. Eksakt forekomst i Norge er ikke kjent, men i Helseundersøkelsen i Nord-Trøndelag (HUNT) ble prevalensen av tidligere påvist hypotyreose funnet å være henholdsvis 4,8 % og 0,9 % for kvinner og menn (5). Alvorlige komplikasjoner som myksødemkoma er imidlertid svært sjeldent (3), og trolig forekommer kun noen få tilfeller per år i Norge. Myksødemkoma kan oppstå ved langvarig hypotyreose av alle årsaker, men er hyppigst rapportert ved kronisk autoimmun tyreoiditt. Litium- eller amiodaronindusert hypotyreose kan også gi myksødemkoma (6, 7). Utløsende faktor er ikke sikkert kjent, men kulde, infeksjoner, hjerteinfarkt, akutt cerebrovaskulær sykdom og ulike medikamenter, spesielt opiater, kan utløse myksødemkoma hos pasienter med alvorlig, langvarig hypotyreose (3).
Rask behandling er viktig, og bør igangsettes før diagnosen er bekreftet biokjemisk ved lavt serumspeil av fritt tyroksin og vanligvis høy verdi av thyreoideastimulerende hormon. Behandlingen består primært av thyreoideahormon og organstøttende behandling. Behandlingsdose av thyreoideahormon er omdiskutert. Vi har ikke klart å finne noen studier der ulike behandlingsregimer er sammenliknet. Uten tilstrekkelig behandling er dødeligheten høy, men store doser thyreoideahormon øker risikoen for hjerteinfarkt og hjerterytmeforstyrrelser (2), sannsynligvis ved å bidra til at stabile aterosklerotiske plakk i koronararteriene blir mer vulnerable. Sannsynligvis er også omdanningen av tyroksin til det biologisk langt mer aktive trijodtyronin nedsatt ved langvarig hypotyreose. Derfor anbefales det å gi trijodtyronin i tillegg til tyroksin ved myksødemkoma (2, 3). Intravenøs administrasjon anbefales fordi absorpsjonen fra tarmen kan være nedsatt ved hypotyreose (8), men samme doser kan eventuelt gis peroralt. Trijodtyronin til intravenøs bruk er ikke kommersielt tilgjengelig i Norge, men kan bestilles fra produsent på rekvisisjon for legemiddel uten markedsføringstillatelse. Tyroksin anbefales av flere forfattere gitt med en første dose på 200 – 300 µg, etterfulgt av 50 µg daglig. For trijodtyronin anbefales en ladningsdose på 5 – 20 µg og deretter 2,5 – 10 µg hver åttende time inntil klinisk bedring (2, 3).
Infeksjon kan være utløsende årsak til myksødemkoma. Dessuten kan vanlige infeksjonstegn som feber og leukocytose være fraværende ved alvorlig hypotyreose. Tidlig bruk av bredspektrede antibiotika ved mistanke om infeksjon er derfor anbefalt (3).
Moderat hjertesvikt er som nevnt ikke uvanlig ved langvarig hypotyreose. Men klinisk hjertesvikt med lungestuvning er i liten grad beskrevet ved hypotyreose uten samtidig koronarsykdom. Langvarig hypotyreose kan imidlertid påvirke endotelfunksjonen og stimulere ateroskleroseutviklingen i koronarkarene (9), hvilket kan forårsake iskemisk hjertesvikt. Et akutt hjerteinfarkt kan også utløse myksødemkoma hos pasienter med langvarig hypotyreose. Hjertesvikt med lungestuvning bør derfor oppfattes og behandles som relatert til koronarsykdom også hos pasienter med alvorlig hypotyreose. Vi mener at pasienter som innlegges med alvorlig hypotyreose bør ha kontinuerlig hjerterytmeovervåking, behandling med blodplatehemmere og eventuelt hjertesviktbehandling, samt vurderes for tidlig invasiv koronar utredning.
Pasienter som har overlevd myksødemkoma har økt risiko for plutselig død senere i livet, sannsynligvis på grunn av irreversibel skade i hjernens respirasjonssenter (10), men koronarsykdom og hjertearytmi kan muligens også bidra. Etter vår mening bør slike pasienter derfor vurderes for sekundær profylaktisk behandling med statin, acetylsalisylsyre og betablokker.