«Riene startet midt på natten, og jeg varslet en tradisjonell fødekone som skulle hjelpe meg. Hun rådet meg imidlertid til å reise til klinikken, siden jeg virket så tynn og blek. Om morgenen tok stesønnen min meg med på sykkelen. Jeg lå på klinikken med rier hele dagen, men barnet ville ikke komme. Om natten ble det bestemt at jeg skulle overføres til sykehus. På vei dit brøt ambulansen sammen, og vi kom ikke til sykehuset før klokken seks neste kveld. De utførte keisersnitt, men barnet mitt levde ikke lenger.»

Kilimanjaro Christian Medical Centre utdanner fremtidige leger. Her gjør en student seg klar for å assistere ved et elektivt keisersnitt hos en hivpositiv. Da er doble hansker standard prosedyre. Tilgang til kvalitetssikret fødselshjelp kan forhindre langt de fleste tilfeller av obstetrisk fistel. Begge foto Elisabeth Marie Strømme
Jeg satt på sengekanten til en kvinne i slutten av 20-årene og fikk høre den dramatiske historien om da hun skulle føde sitt femte barn. Stedet var Kilimanjaro Christian Medical Centre i det nordlige Tanzania, langt borte fra verdens beslutningstakere. I løpet av to måneder på avdelingen for gynekologi og obstetrikk møtte jeg mange kvinner med dramatiske fødselshistorier. I forbindelse med oppgaveskriving på medisinstudiet var jeg så heldig å få gjøre dybdeintervjuer med seks innlagte som skulle opereres for obstetrisk fistel. Navnene brukt her er ikke deres egne.
Av ulike årsaker var de alle blitt hindret i å motta adekvat fødselshjelp i tide, og de hadde alle mistet barnet i en dramatisk fødsel. I etterkant satt de tilbake i en forferdelig tilstand – med konstant urinlekkasje. Det førte gjerne til at de ble skilt, arbeidsuføre og sosialt stigmatisert i lokalsamfunnet. «Jeg tør ikke føde igjen noensinne!» fortalte Rehema, som var i begynnelsen av tenårene. Hun lå to dager på en klinikk etter at fødselen hadde startet. Etter hvert avtok riene. Da legen ankom for å utføre keisersnitt, var det allerede for sent. Barnet døde intrauterint, og Rehema hadde utviklet obstetrisk fistel.
Tusenårsmålene
På et toppmøte i FN i slutten av september 2009 lovet Jens Stoltenberg nye milliarder til helsetjenester for kvinner og barn i utviklingsland (1). Norge er en solid bidragsyter og en pådriver for oppnåelse av FNs tusenårsmål nummer 4 og 5 om å redusere barne- og mødredødeligheten (2) (ramme 1). I perioden 2007–09 har Norge brukt 2,8 milliarder kroner i kampen for å nå disse to tusenårsmålene. Stoltenberg gikk i bresjen for den globale kampanjen for helsetusenårsmålene, et skippertak for å bedre helsetilbudet til barn og mødre i fattige deler av verden. Kampanjen ble lansert i tilknytning til FNs generalforsamling i september 2007 (3).
Ramme 1
FNs tusenårsmål (2)
Tusenårsmål 4. Redusere dødeligheten blant barn under fem år med to tredeler mellom 1990 og 2015
Tusenårsmål 5. Redusere dødeligheten blant gravide og fødende kvinner med tre firedeler mellom 1990 og 2015 samt oppnå universell tilgjengelighet til reproduktiv helsehjelp
Tusenårsmål 6. Stanse og begynne å reversere spredningen av hiv/aids, malaria og andre betydelige sykdommer innen 2015 samt sikre alle som trenger det behandling for hiv/aids innen 2010
Sammen med Tanzanias statsminister Kikwete lanserte Stoltenberg i april 2008 kampanjen «Tanzania Deliver Now» for å forene kreftene i kampen for å nå helsetusenårsmålene i landet (4). Tanzanias konkrete mål er å redusere antallet kvinner som dør av fødselsrelaterte årsaker fra 600 til under 200 per 100 000 levendefødte barn. Tanzania ser ut til å være det eneste landet i Afrika sør for Sahara som kan nå målsettingene om reduksjon i barnedødeligheten innen 2015. Ellers er det liten eller ingen fremgang i kampen mot mødredødeligheten (5).
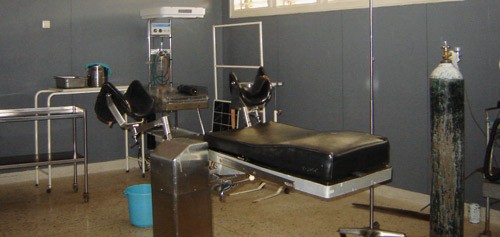
Dette er stuen hvor elektive og akutte keisersnitt utføres ved Kilimanjaro Christian Medical Centre. Senteret ligger ved foten av Kilimanjaro i det nordlige Tanzania. Driften av sykehuset finansieres dels av tanzanianske myndigheter og dels av internasjonale donorer, lønningene til de ansatte betales av myndighetene. I tillegg må alle pasienter betale en egenandel. Flere av kvinnene med obstetrisk fistel rapporterte at egenandelen hadde representert en barriere for å velge å føde på sykehus
Obsterisk fistel
Ifølge Verdens helseorganisasjon (WHO) rammes mellom 50 000 og 100 000 kvinner av obstetrisk fistel hvert år. Den globale prevalensen blir anslått til i overkant av to millioner tilfeller. Høyest er forekomsten i Asia og Afrika sør for Sahara (6). Obstetrisk fistel er en medisinsk tilstand, men den har i høyeste grad sosiale og økonomiske dimensjoner (7) (ramme 2). Fattigdom er i seg selv en risikofaktor, siden økonomisk marginaliserte kvinner har dårlig tilgang på kvalitetssikrede helsetjenester. Likevel er ikke de som lider av obstetrisk fistel en del av statistikken som skal måle progresjonen i forhold til FNs tusenårsmål for fattigdomsbekjempelse. De representerer ofte ikke mortalitet i forbindelse med fødsel, «kun» alvorlig morbiditet. Uten behandling vil de være skadet for livet. Selv om ikke kampen mot obstetrisk fistel er synlig i statistikken over tusenårsmålene, bidrar den likevel stort til å gjøre svangerskap og fødsel i utviklingsland tryggere.
Mer penger på bordet
I juni i 2009 kom den andre årsrapporten til den globale kampanjen for helsetusenårsmålene (8). Her pekes det på at den internasjonale finanskrisen i 2009 har skjøvet over 50 millioner mennesker ut i ekstrem fattigdom. I rapporten oppfordres det til enda større innsats for å nå FNs tusenårsmål nummer 4 og 5. Den norske stat forlenger nå støtten på 500 millioner kroner årlig til dette formålet til å gjelde fem nye år, frem til 2020.
Det ser ikke ut til at tusenårsmål nummer 4 og 5 om å redusere barnedødeligheten og mødredødelighet kan innfris innen 2015. Tallene for barnedødelighet viser at kun i enkelte land vil man være i stand til å nå målene. For mødredødelighet er tallene dystrere, en reduksjon på tre firedeler synes uoppnåelig (9). Det er viktig å rette blikket lenger frem enn til 2015.
Vertikal tilnærming
Alle særinitiativene for helsetusenårsmålene fra verdens ledere innebærer en risiko for en nokså vertikal tilnærming til helsesektoren i fattige land. Gjennom ulike kampanjer prøver det internasjonale samfunnet å få til raske resultater på spesifikke områder. Det brukes mye tid og energi på store kampanjer rettet mot enkelte pasientgrupper, mens andre deler av helsesektoren kommer i skyggen. Mer horisontale løsninger, der man satser på brede løft innen samtlige fagfelter i helsetjenesten, vil gjerne være mer bærekraftige over tid (10). Det kan altså være legitimt å spørre om metodene som benyttes er de beste.
Forebygging
De kvinnene jeg snakket med i Tanzania, hadde ulike erfaringer og dermed ulike råd å gi til helsemyndighetene i arbeidet for å forebygge obstetrisk fistel. Alle nevnte at man må gjøre helsetjenester for gravide og fødende bedre tilgjengelig, noe som også vektlegges i WHOs rapport om obstetrisk fistel (6). Et gjennomgående moment hos kvinnene var kvaliteten på helsetjenestene. «For det første må man hindre at svært unge kvinner blir gravide, for det andre er det viktig å få tilstrekkelig hjelp på sykehuset,» mener Jennifer, som var innlagt et sted der de ikke hadde tid til henne. «Jeg mener at fødselshjelpere trenger bedre opplæring,» sier Ester. Hun fikk oksytocin på toppen av kraftige rier. «Og så trengs det mer informasjon ute i landsbyene om kvinners helse.»
Økonomisk premiering
Indiske myndigheter har i samarbeid med Norge drevet er prøveprosjekt i delstaten Rajasthan der kvinner fikk penger for å komme til helseklinikkene for å føde. Dette systemet har gitt gode resultater, ifølge en pressemelding fra Statsministerens kontor (1), og Stoltenberg har gjentatte ganger nevnt prosjektet som et eksempel til etterfølgelse. En slik tilnærming krever imidlertid velutstyrte klinikker som er tilstrekkelig bemannet med godt utdannet helsepersonell. Det er ikke nødvendigvis tryggere å føde på klinikk dersom denne mangler essensielt medisinsk utstyr eller adekvat bemanning. En høyere andel kvinner som velger å føde på klinikk vil også skape et kapasitetsproblem dersom ikke forholdene legges til rette og bemanningen økes.
Skal man eksportere denne ideen til Tanzania, må man også være klar over at det kan være mange årsaker til at kvinner velger å føde hjemme. «Jeg fikk ikke lov av mannen min til å føde på sykehus,» forteller Sara. «Etter flere dager i fødsel bestemte til slutt landsbylederen at jeg skulle reise til sykehuset.» Kanskje ville ektemannen ha ombestemt seg dersom kona hadde fått penger for å komme til sykehuset, eller kan kulturelle faktorer gjøre det vanskelig å implementere en slik strategi overalt?
Ingen enkle svar
Det finnes ikke ett enkelt svar på hvordan man best bør anvende helsekronene. Det er viktig at midlene «drypper nedover» i systemet slik at de i størst mulig grad kan komme de mest utsatte til gode. Man kan satse på utbygging av fødeavdelinger og fødeklinikker i større skala. Man kan betale de fødende for å komme til klinikken. Men svaret kan også ligge i kompetanseheving og et løft i kvaliteten på eksisterende helsetjenester til de fødende.
Mitt håp er at norske milliarder skal bidra til at de sju sengepostene på Kilimanjaro Christian Medical Centre for pasienter med obstetrisk fistel snart blir stående tomme, selv om dette ikke vil bidra til å endre statistikken som skal måle progresjonen mot tusenårsmål nummer 5.