Til alle tider har det vært farlig å bli mor. Langt de fleste mødredødsfall kunne vært unngått hvis enkel svangerskapsomsorg og fødselshjelp hadde vært tilgjengelig.
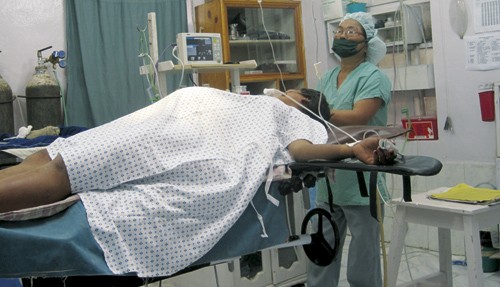
Figur 1 Det gjøres klar for keisersnitt. Etter fire dager i fødsel er det fare for uterusruptur. Pasienten har gitt samtykke til at bildet blir publisert. Alle foto Erik Bøhler
Fremdeles er mødredødeligheten i verden som helhet 397 per 100 000 fødsler (1). Til sammenlikning har mødredødeligheten i Norge i løpet av noen årtier falt til sju per 100 000 fødsler (2). I land som Nepal går fremdeles en av fire kvinner gjennom hele svangerskapet uten å være til noen form for svangerskapskontroll, og bare 19 % av fødslene skjer med trent fødselshjelper til stede (3). Her presenteres en reell sykehistorie som illustrerer noe av forskjellen i fødselsomsorg mellom Norge og Nepal.
Nå som det er blitt gratis å føde på sykehuset i Okhaldhunga på landsbygda i Nepal (4), og det bygges veier til stadig flere landsbyer, møter vi mange av de kvinnene som ellers ville inngått i den triste statistikken. Jeg møtte nylig en av dem.

Figur 2 Vanlig transportmetode for fødende som kommer langveisfra til sykehuset i Okhaldhunga.
Komplisert fødsel
Hun er i slutten av tenårene og gravid for første gang. Hun hadde ikke vært til noen svangerskapskontroller gjennom svangerskapet. Hun er ung og sterk, og familien tenkte det ville gå greit å føde hjemme. Hun bor ikke i Okhaldhunga, men i et nabodistrikt der det ikke finnes noe fungerende sykehus. Det var så langt til nærmeste sykehus at de helst ville greie seg selv. Det gikk ikke. Fødselen satte i gang, men barnet kom ikke ut. Jenta fikk økende smerter, og til slutt gikk de noen timer gjennom natten til nærmeste bilvei, og så betalte de 5 000 rupier (= en drøy månedslønn i landsbyen) for biltransport til sykehuset i Okhaldhunga.
Hun ankom sykehuset fire dager etter at fødselen startet. Ved ankomst var hun utslitt, hadde vondt, og orket så vidt å svare på spørsmål. Hun hadde ikke sovet på fire døgn og nesten ikke spist. Den gravide magen var «rar» å kjenne på, og barnets hode hadde ennå ikke sunket ned i bekkenet. Det gamle ultralydapparatet på fødestuen er stadig til nytte. Med det apparatet så vi straks at noe var galt. Fosteret hadde en svær hydrocephalus, hvor kun en tynn brem av hjernevev var synlig. Barnet rørte på seg, og hjertet slo. Biparietal diameter var 143 mm, eller ca. 150 % av øvre normalgrense for nepalske fostre ved termin (5). Vaginal fødsel var åpenbart uaktuelt. Barn med kongenitt hydrocephalus har ingen sjanse til å overleve i Okhaldhunga. Barnet levde ennå. Vi forklarte familien at barnet kom til å dø, men at vi ville gjøre hva vi kunne for at mor skulle overleve. Selv det var ikke sikkert. Med så svær hydrocephalus er det teknisk vanskelig å få hodet ut av uterus ved keisersnitt. Hadde barnet vært dødt, ville vi tappet vann ut av hodet før vi tok det ut. Men det kjentes umulig å gjøre på et barn i live.
Det ble et komplisert keisersnitt. Hodet lot seg ikke manipulere ut med et vanlig tverrsnitt i nedre uterinsegment. Snittet kan ikke forlenges langt lateralt, av fare for blødning fra store kar, så vi utvidet med et lengdesnitt oppover i midtlinjen, som en «invertert T». Først da lyktes det å få det enorme barnehodet ut. Barnet var ikke levedyktig og døde få minutter etter fødselen. Forsøk på resuscitering ble ikke gjort, etter avgjørelse tatt på forhånd. Den overstrukkede livmoren blødde kraftig, men ble etter hvert vel kontrahert ved manuell kompresjon, oksytocin, ergometrin og misoprostol.

Figur 3 På disse stiene bæres de fødende til sykehuset
Sykehuset har ikke egen blodbank, men en onkel som var med i pasientens følge hadde riktig blodtype, og hun fikk en enhet blod fra ham under operasjonen. Bred antibiotikabehandling ble påbegynt umiddelbart etter operasjonen. Hun hadde høy feber de to første dagene postoperativt, ellers var det ingen komplikasjoner.
Operasjonen har gitt henne et vertikalt arr i uterus, fra nedre segment og opp i corpus uteri. Med et slikt arr må hun aldri føde vaginalt da det gir stor fare for ruptur. Hun er i slutten av tenårene og gift med en gutt på sin egen alder. De bor svært langt fra sykehuset, så ved neste graviditet må hun komme og bo på sykehusets ventehjem for gravide de siste ukene før fødselen for å være sikker på å få hjelp i rett tid. De forstår situasjonen nå. Men vil de huske det, og ta seg råd til det, neste gang hun blir gravid? Det er fremdeles farlig å bli mor.