Pasienter som fikk påvist kreft klinisk i perioden mellom to screeningundersøkelser, hadde ikke dårligere prognose enn pasienter utenfor screeningprogrammet, ifølge ny norsk studie.
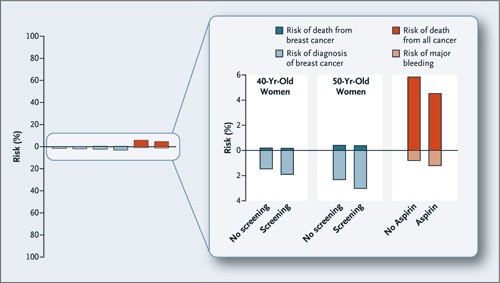
Gevinster og uønskede effekter av mammografiscreening sammenliknet med profylaktisk inntak av aspirin. Mammografiscreening til venstre (blått): Tiårsrisikoen for død av brystkreft (oppadgående søyler) og det å få brystkreft (nedadgående søyler) for 40 og 50 år gamle kvinner med og uten mammografiscreening. Aspirinprevensjon til høyre (rødt): Tiårsrisikoen for død av kreft (oppadgående søyler) og bivirkning i form av stor blødning (nedadgående søyler) med og uten inntak av aspirin i minst fem år (2). © New England Journal of Medicine
Intervallkreft er kreft som oppdages klinisk i perioden mellom to screeningundersøkelser. Slik sykdom er enten oversett ved mammografiundersøkelse eller av en type som vokser raskt mellom to screeningrunder. Man har tidligere ment at intervallkreft har dårligere prognose enn andre brystkreftsvulster. I en ny artikkel publisert i BMJ har norske forskere nå avkreftet dette (1).
Forskerne analyserte data for 7 116 kvinner fra det norske mammografiscreeningprogrammet: 1 816 med intervallkreft og 5 300 med brystkreft som var oppdaget før kvinnen var invitert til screening.
Det viste seg at pasienter med intervallkreft ikke hadde dårligere prognose enn pasienter utenfor screeningprogrammet. Tiårsoverlevelsen etter brystkreft for dem med intervallkreft var 79 %, mot 77 % for kontrollgruppen (p = 0,53).
– Kvinner med brystkreft som ble oppdaget kort tid etter siste normale screeningmammografi hadde ikke lavere overlevelse enn kvinner som ikke var invitert til mammografi. Dette var et overraskende funn, sier førsteforfatter Mette Kalager. – I analyser der kun intervallkreft var inkludert, fant vi at gjennomsnittlig tumorstørrelse økte med 2,2 mm i intervallet, ellers fant vi ingen sammenheng mellom tumoraggressivitet og tid etter siste normale screeningmammografi, sier hun.
I en artikkel i New England Journal of Medicine, publisert samme uke som BMJ-artikkelen, er Kalagers essay Do not recommend screening mammography et av bidragene (2). Der sammenlikner hun positive og negative effekter av mammografiscreening, dvs. forholdet mellom reduksjon i brystkreftdødelighet mot økning i forekomsten ved overdiagnostikk. Tiårsrisikoen for å dø av brystkreft for en 50 år gammel kvinne var 0,4 % uten screening og 0,37 % med screening. Risikoen for å få diagnostisert brystkreft var derimot 3,02 % med screening og 2,32 % uten screening. – Dette innebærer at problemet med overdiagnostikk er om lag ti ganger større enn effekten av screening på brystkreftdødeligheten, sier Kalager.
Forskergruppen
BMJ-artikkelen er skrevet av Mette Kalager, Rulla M. Tamimi, Michael Bretthauer og Hans-Olov Adami. Den utgår fra den nyopprettede gruppen for klinisk effekt-forskning ved Universitetet i Oslo og Avdeling for transplantasjonsmedisin, Oslo universitetssykehus, i samarbeid med Sykehuset Telemark, Harvard University, Boston, og Karolinska Institutet, Stockholm.

Artikkelen ble e-publisert 16.11. 2012 i BMJ (www.bmj.com), som regnes som en av de «fem store» innen medisinsk publisering, ved siden av New England Journal of Medicine, JAMA, Annals of Internal Medicine og The Lancet
Intervallkreft: Kreft som oppdages klinisk i perioden mellom to screeningundersøkelser.
Overdiagnostikk av brystkreft: Kreft oppdaget ved mammografiscreening som aldri ville ført til symptomer eller død uten screening.