I Nepal skjer fremdeles rundt halvparten av fødslene uten at trent fødselshjelper er til stede. Mødreventehjem, der mødre med risikosvangerskap kan bo den siste tiden før termin, kan gi flere av dem praktisk mulighet til å føde på sykehus. Tiltaket er særlig nyttig for unge førstegangsgravide.
Er det medisinsk forsvarlig å føde hjemme? Dette har nylig vært et debattert tema i Tidsskriftet (1). Jeg ønsker her å komme med noen perspektiver fra landsbygda i Nepal. Sett herfra er problemstillingen ganske annerledes.
Dødeligheten for mødre og barn er på vei ned i de fleste lav- og mellominntektsland. Også i Nepal har både mødredødelighet og nyfødtdødelighet blitt redusert. I 2015 var den henholdsvis 258 per 100 000 fødsler og 21,9 per 1 000 levendefødte (2). Dette er fremdeles høyt, så ytterligere innsats på disse områdene må prioriteres. Nesten halvparten av fødslene i landet skjer fremdeles uten noen trent fødselshjelper til stede (3), og to tredeler av mødredødsfall skjer utenfor helseinstitusjoner (4). Derfor er det viktig å arbeide for at flere fødsler kan skje på helseinstitusjon under tilsyn av kvalifisert personell.
Nepal er blant verdens minst utviklede land. Totale helseutgifter per innbygger i 2014 var 137 dollar, mens tilsvarende for Norge var 6 347 dollar (5). Med så lite penger tilgjengelig er det ekstra viktig å finne kostnadseffektive helsetiltak.
Det lille Okhaldhunga sykehus i Øst-Nepal (6) ligger i landlige omgivelser med spredt bebyggelse (fig 1). Jeg har jobbet her de siste 14 årene. Sykehuset har nå godt over tusen fødsler årlig, men vi ser fremdeles katastrofale følger av at gravide ikke får kvalifisert hjelp i tide. Mye av problemet har vært at de har satset på å la fødselen skje hjemme. Svære postpartumblødninger forårsaker alene 25–30 % av mødredødsfallene her i Nepal (7), omtrent som i de fleste fattige land i Asia og Afrika (8). I en befolkning på vel 250 000 mennesker i Okhaldhunga distrikt utgjør dette alene flere dødsfall årlig. Obstruert fødsel på grunn av mekaniske misforhold eller udiagnostisert avvikende leie er også vanlig. For dem som ikke når sykehus i tide, kan det føre til livsvarige iskemiskader hos barnet eller fosterdød, eventuelt også uterinruptur og risiko for mors liv. Her er vi ved sakens kjerne: Hvordan kan vi, i en del av verden der mødredødeligheten er høy og transport er dyrt og langsomt, sikre at fødende kvinner når sykehus i tide?

Figur 1 Okhaldhunga sykehus ligger i dalsiden med terrassejordbruk på alle kanter. Her er spredt bebyggelse, men sykehuset betjener en befolkning på mer enn 250 000 mennesker. Foto: Erik Bøhler
I løpet av de siste ti årene har antall fødsler på sykehuset økt fra 211 til 1 126 (fig 2). Dette har flere grunner. For det første fikk distriktet permanent veiforbindelse til omverdenen for ca. åtte år siden, og veiene blir flere og bedre. For det andre måtte de fødende inntil for fem år siden selv betale for fødselsomsorgen på sykehuset. Det er også grunn til å tro at økningen delvis skyldes tilbudet om å bo på et mødreventehjem på sykehusets område de siste dagene eller ukene før termin. Vi har nylig gjennomgått erfaringene fra dette hjemmet. Ettersom mødrehelsearbeid er høyt prioritert innen norsk helsebistand, kan erfaringene være relevante også andre steder.
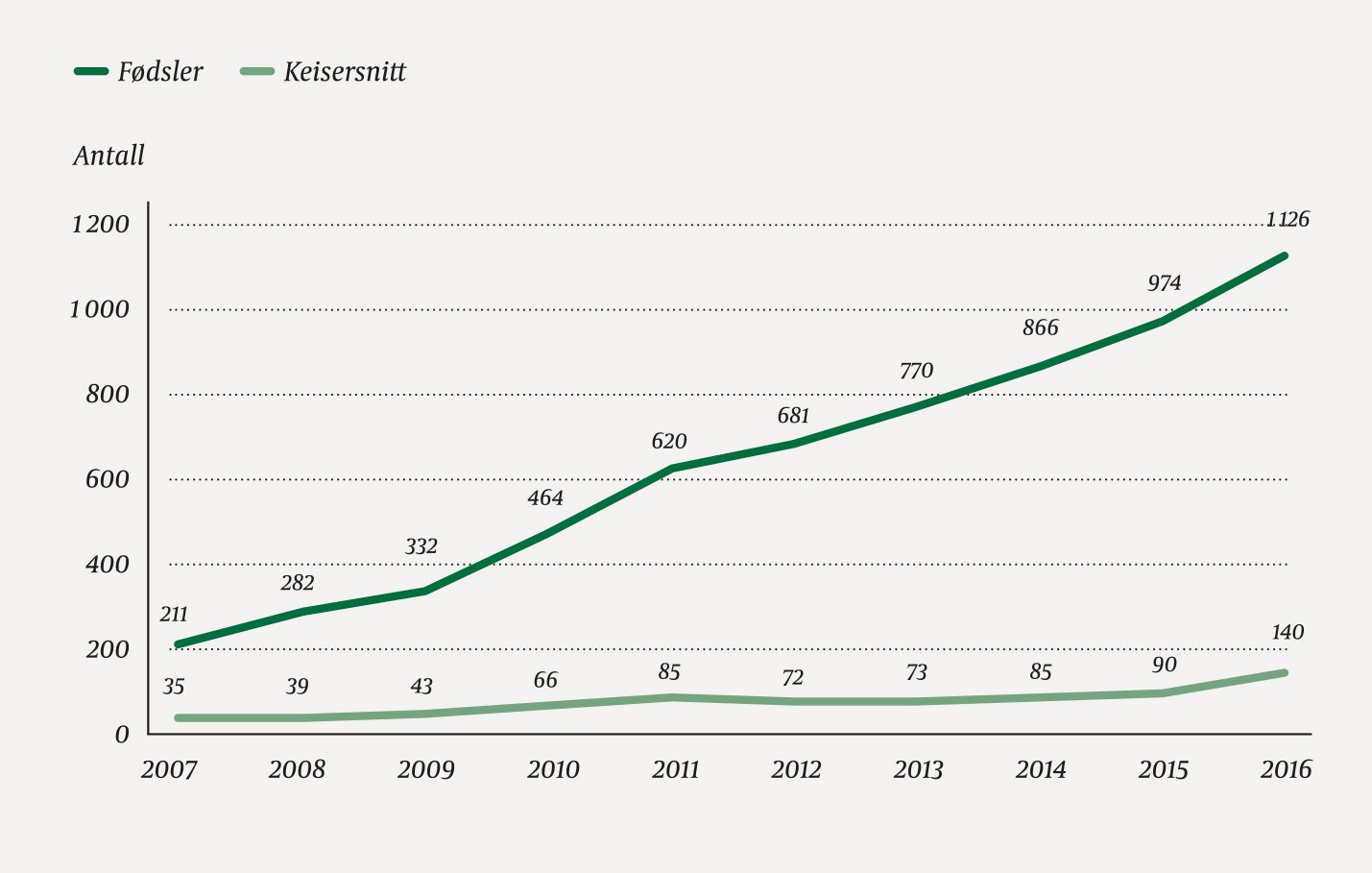
Figur 2 Antall fødsler på Okhaldhunga sykehus er mer enn femdoblet i løpet av de siste ti årene, mens antall keisersnitt er firedoblet
Mødreventehjemmet i Okhaldhunga
Okhaldhunga sykehus betjener befolkningen i Okhaldhunga-distriktet, men fordi flere av nabodistriktene mangler fungerende sykehus (definert som et sted der det er kontinuerlig beredskap for keisersnitt), betjener det også store deler av befolkningen der. Sykehuset har offisielt bare 50 senger, men gjennomsnittlig antall innlagte pasienter siste år var 63,5, altså et pasientbelegg på 127 %.
Sykehuset eies og drives av den internasjonale misjonsorganisasjonen United Mission to Nepal. Normisjon, en norsk misjonsorganisasjon, har bidratt betydelig til en utvidelse og fornyelse av sykehuset de siste årene. Sykehuset har nepalsk ledelse, og 95 av de 97 ansatte er nepalere. Det arbeider for tiden åtte leger (fem i utdanningsstillinger og tre overleger) og 39 pleiere (sykepleiere, hjelpepleiere og pleiemedhjelpere) på sykehuset.
Sykehuset driver mødreventehjemmet. Kun én ansatt, en hjelpepleier, er tilknyttet dette. Beboerne får gratis enkle matvarer som ris, olje og grønnsaker, og lager maten selv. Hjelpepleieren gjør daglig en rutinesjekk på alle de gravide, og hver formiddag er det helseundervisning hvor både de gravide og pårørende er til stede. Temaer er gjerne relatert til graviditet, fødsel og barseltid eller familieplanlegging. Det etableres nær kontakt med beboerne på mødreventehjemmet. Etter endt opphold der, når de nybakte mødrene har kommet hjem med sin nyfødte og trenger råd, er det ofte mødreventehjemmet de henvender seg til, for der har de blitt kjent. Det korte oppholdet på fødeavdelingen blir ofte mer upersonlig. Sist år var det totalt 441 gravide innlagt på mødreventehjemmet. De utgjorde 3 953 pasientdøgn, pluss like mange for ledsagende pårørende.
Gravide med risikosvangerskap som bor langt fra sykehuset får tilbud om å bo på mødreventehjemmet i opptil to uker før termin. Mødreventehjemmet ligger på sykehusets grunn, men de som bor der defineres ikke som innlagt på sykehuset. Oppholdet er gratis. Risikosvangerskap defineres vidt, og omfatter f.eks. alle førstegangsgravide. Alle må ha med en ledsager som kan fungere som pårørende under fødselen. Sist år utgjorde gravide fra områder utenfor Okhaldhunga distrikt 27 % av kvinnene innlagt ved mødreventehjemmet (Nirmala Shrestha, leder for mødreventehjemmet, personlig meddelelse). Ingen av nabodistriktene har mødreventehjem.
Brukerne av mødreventehjemmet
Fra september 2016 til februar 2017 ble det gjort en spørreundersøkelse blant de 201 gravide som var innlagt på mødreventehjemmet i denne tiden. Av disse fødte 195 senere på sykehuset. Av de seks som ikke fødte på sykehuset, fødte to på andre sykehus og fire reiste hjem før fødselen.
Alle de 195 som fødte på sykehuset ble intervjuet to ganger, først ved innleggelse i mødreventehjemmet og så ved utskrivning fra sykehuset etter fødselen. Deltagelse i undersøkelsen var frivillig og skjedde etter at det var innhentet informert samtykke. Undersøkelsen ble gjort på oppdrag av sykehusstyret (Internal Management Committee), ut fra et ønske om å kvalitetssikre virksomheten ved mødreventehjemmet.
69 % var førstegangsfødende. Brukerne hadde en gjennomsnittsalder på 22,8 år. De to yngste var 16 år gamle. 32 % var under 20 år, mens bare 10 % var over 30 år.
Reisetiden til sykehuset var gjennomsnittlig 3,9 timer. 16 kvinner hadde brukt åtte timer eller mer på reisen. Reisen til sykehus kostet gjennomsnittlig 1 496 rupees (= 120 NOK) og foregikk for det meste med buss, jeep eller motorsykkel. En knapp tredel av kvinnene gikk en betydelig del av veien på egne ben. Én kvinne hadde brukt 12 000 rupees for å komme til sykehuset – en 12 timers ferd med jeep.
Kvinnene som bor på mødreventehjem må ha med seg pårørende som hjelp og støtte, også i tilfelle det skulle oppstå komplikasjoner. Oftest var ektemannen med (to tredeler), 11 % hadde svigermor og resten en annen kvinnelig slektning. Bare én av de gravide hadde ingen pårørende hos seg under oppholdet.
Kvinnene ble overført fra mødreventehjemmet til sykehusets fødeavdeling når fødselen begynte. I noen få tilfeller, som ved akutte komplikasjoner under svangerskapet (f.eks. alvorlig preeklampsi), skjedde det tidligere. Oppholdet på mødreventehjemmet varte gjennomsnittlig i 8,6 dager (spredning 1–36 dager). Av de 195 fødslene var det 24 keisersnitt, omtrent lik prosentandel som for alle fødslene ved sykehuset dette året. Av de øvrige fødslene var 20 vakuumforløsninger. Behandlingstrengende postpartumblødninger ble registrert ved ni av de vaginale fødslene, hvorav tre trengte blodtransfusjoner.
Kostnadseffektiv fødselshjelp
Svært mange av kvinnene som benyttet seg av mødreventehjemmet var unge, en tredel var tenåringer, og mer enn to tredeler var førstegangsfødende. Dette er en gruppe det er særlig viktig å nå, fordi tenåringsmødre har lett for å falle utenfor den organiserte fødselsomsorgen. Så mange som 58 % av tenåringsmødre i Nepal føder uten at trent fødselshjelper er til stede. Det er høyere enn for andre aldersgrupper (2). Trolig kan mødreventehjem bidra til å redusere denne prosentandelen for de yngste og mest sårbare gravide.
Selv om reisen skjedde planlagt og derfor ofte med buss, hadde mange lang reisevei og betydelige reiseutgifter (gjennomsnittlige reisekostnader på 1 496 rupees er en stor utgift der en dagslønn ligger rundt 400 rupees). Alternativet er å starte reisen til sykehuset først når fødselen er i gang. Da er det travlere, og kvinnene må ofte leie en privat jeep eller ambulanse. Det er mye dyrere og ofte svært vanskelig eller umulig å få tak i, for eksempel på natten.
I 2016 kom knapt 40 % av de fødende ved Okhaldhunga sykehus fra sykehusets mødreventehjem. De fleste av disse var unge førstegangsfødende. Mange hadde ytterligere risikofaktorer, men ikke alle. Sannsynligvis ville svært mange av dem ha født hjemme i landsbyen om det ikke hadde vært for tilbudet om mødreventehjem. De ville da ha gått glipp av livreddende obstetrisk hjelp, for eksempel operative forløsninger og behandling for postpartumblødninger, preeklampsi og infeksjoner. En nylig publisert studie fra sykehuset konkluderte med at raten for keisersnitt var lav og at det ikke var tegn til unødvendig bruk av keisersnitt (9). Så det er grunn til å tro at disse inngrepene var nødvendige.
Totale kostnader til drift av mødreventehjemmet gjennom året var på 103 000 kroner, altså 234 kroner per fødsel. Av kostnadene var 56 000 kroner til mat og 47 000 til hjelpepleierens lønn. I områder med spredt bosetning og dårlig infrastruktur er mødreventehjem en kostnadseffektiv metode for å bedre tilgjengeligheten til fødselshjelp på sykehus. Vår erfaring viser at effekten kan være særlig stor for unge førstegangsfødende.
