Hyperlipidemier er betegnelsen på tilstander med økte nivåer av blodlipider. Ved kombinerte hyperlipidemier vil både kolesterolnivået og triglyseridnivået være høyt. De siste 30 år har det i Norge vært en betydelig nedgang i antall hjerteinfarkter og i dødeligheten av hjerte- og karsykdommer. Dette antas primært å skyldes bedring i kolesterolnivået på grunn av redusert inntak av mettet fett samt mindre røyking (1). Samtidig øker forekomsten av fedme og type 2-diabetes i befolkningen betydelig. Dette innebærer økte triglyseridnivåer og sannsynligvis flere triglyseridutløste komplikasjoner (2). Med bakgrunn i en pasienthistorie gis det i denne artikkelen en oversikt over årsaker til alvorlig triglyseridemi og triglyseridutløst pankreatitt samt diagnose og behandling av disse tilstandene.
Metode
Artikkelen er basert på litteratursøk i databasene Medline, UpToDate og ScienceDirect og egne erfaringer med pasienter.
Kasuistikk
Pasienten. Kvinne, med en kroppsmasseindeks på 39 kg/m². Hun hadde hatt type 2-diabetes i fire år, og ble medikamentelt behandlet med metformin. Da hun var 37 år, fikk hun anfallsvise magesmerter, som ble verre etter måltidene. I oktober samme år ble hun innlagt i kirurgisk avdeling ved et større sykehus, der hun fikk påvist et triglyseridnivå på 36 mmol/l, et kolesterolnivå på 11 mmol/l og CRP på 172 mg/l. Amylase- og blodsukkernivået var innenfor normalområdet. CT-undersøkelse av abdomen viste pankreatitt. Hun ble utskrevet uten triglyseridsenkende medisinering, og årsaken til pankreatitten ble ikke angitt i epikrisen. Fem måneder senere ble hun innlagt i gastromedisinsk avdeling ved samme sykehus på bakgrunn av fem dagers sykehistorie med epigastriesmerter som strålte mot begge flanker. CRP steg til 251 mg/l, og det ble påvist betydelig forhøyet triglyseridnivå. CT-undersøkelse bekreftet residiv av pankreatitt. Hun fikk råd om kostholdet og ble henvist til Lipidklinikken, Rikshospitalet, for videre oppfølging. Det ble her tatt prøver vedrørende genetiske årsaker til alvorlig hypertriglyseridemi og igangsatt behandling med fiskeoljekonsentratet Omacor og fibratet Lipanthyl. Kontroll etter to uker viste triglyseridverdier på 2,7 mmol/l. Hun hadde betydelig mindre magesmerter etter oppstart av den triglyseridsenkende behandlingen.
Hypertriglyseridemi
Patofysiologi
Triglyseridnivået i plasma bestemmes primært eksogent via kostinntaket, men triglyseridene syntetiseres også i leveren. Triglyseridene fra kosten opptas i kylomikroner, mens endogene triglyserider blir skilt ut fra leveren som VLDL (very low density lipoprotein) (3). Etter et måltid kommer over 90 % av triglyseridene fra tarmen, mens det i fasteperioder er dominans av endogene triglyserider i form av VLDL. Kylomikroner og VLDL transporteres til muskler og fettvev for lagring og bruk. Enzymet lipoproteinlipase (LPL) hydrolyserer triglyseridene og overflatekomponenter i kylomikroner og VLDL, slik at frie fettsyrer frigjøres for bruk til energi av muskelcellene og til resyntese og lagring av triglyseridene i fettvev (3, 4). Lipoproteinlipase er det hastighetsregulerende enzymet i metabolismen til triglyseridrike partikler. Ved mutasjoner i dette enzymet eller i kofaktorene apolipoprotein C-II eller C-III kan alvorlige hypertriglyseridemier debutere allerede hos barn (4). Slike mutasjoner kan være kombinert med bestemte apolipoprotein E-polymorfismer som også disponerer for høye triglyserider (5). Lipidmetabolismen er illustrert i figur 1.
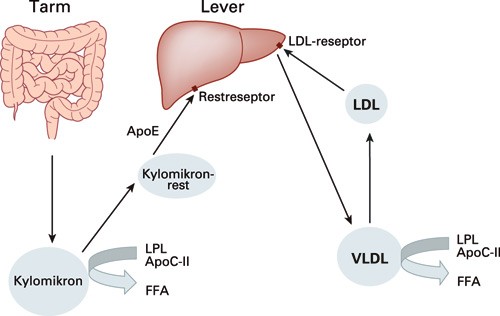
Figur 1 Lipidmetabolismen. I tarmcellene dannes triglyseridrike kylomikroner. I sirkulasjonen aktiverer apoC-II lipoproteinlipase (LPL), som spalter triglyseridene og frigjør frie fettsyrer (FFA), slik at kylomikronene blir suksessivt mindre. Kylomikronrestene tas opp i leveren med apoE som ligand. I leveren dannes triglyseridrike VLDL-partikler, som spaltes ved hjelp av LPL. Sluttproduktet LDL fjernes via LDL-reseptor
Epidemiologi og klassifisering
Triglyseridverdier mellom 2,7 mmol/l og 5,6 mmol/l defineres som høye. Verdier over 5,6 mmol/l benevnes svært høye. Det blir anslått at 2 – 3 % av den amerikanske befolkningen har svært høye triglyseridverdier. Imidlertid er det færre enn én av 5 000 personer som har triglyseridverdier på over 10 mmol/l (6). Risikoen for pankreatitt oppstår først ved verdier over sistnevnte nivå (3, 7). Genetisk betingede hypertriglyseridemier benevnes primære (4). Klassifiseringen av primære hypertriglyseridemier går frem av tabell 1 (2, 4).
|
Tabell 1 Primære hypertriglyseridemier. Inndeling basert på underliggende patofysiologi (2, 4)
|
|
Mekansime
|
Type
|
Benevnelse
|
|
Redusert lipoproteinlipase-/
|
I
|
Familiær kylomikronemi
|
|
apoC-II-aktivitet
|
V
|
Primær blandet hyperlipidemi
|
|
Økt utskilling av
|
IV
|
Familiær hypertriglyseridemi
|
|
VLDL fra leveren
|
IIB
|
Familiær kombinert hyperlipidemi
|
|
Dårlig apoE-funksjon med redusert fjerning av VLDL og rester
|
III
|
Familiær dysbetalipoproteinemi
|
Type 1- og type 5-hyperlipidemier er karakterisert av patologisk tilstedeværelse av kylomikroner etter 12 – 14 timer med faste (4). Kliniske manifestasjoner er eruptive xanthomer og lipemisk plasma (fig 2, fig 3). Type 1-hyperlipidemi debuterer i barnealderen og kan være ledsaget av nevrologiske symptomer som irritabilitet og residiverende magesmerter på grunn av pancreasirritasjon. Diagnosen kan stilles ved manglende lipoproteinlipaseaktivitet etter en intravenøs dose med heparin, i noen tilfeller kan den verifiseres ved påvisning av mutasjoner i LPL-genet (4, 6). Prevalensen anslås til omkring én per million. Type 5-hyperlipidemi karakteriseres av høyt nivå av både kylomikroner og VLDL. Den debuterer i voksen alder, og overvekt er ofte utløsende faktor. Forekomsten anslås til omtrent én av 1 000 (4). Ved type 4-hyperlipidemi er det isolert forhøyet nivå av VLDL.
Prevalensen er 5 – 10 %. Trolig har hyperlipidemien en polygen basis, og det trengs sekundære faktorer som overvekt for at den skal bli uttrykt. Typisk triglyseridnivå er på inntil 10 mmol/l, og det er økt risiko for hjerte- og karsykdom. Familiær kombinert hyperlipidemi (type 2B-hyperlipidemi) er en genetisk lidelse med kompleks arvegang. Det er en prevalens på inntil 5 %. Karakteristisk er økt VLDL- og LDL-nivå og lavt HDL-nivå. Varianten gir stor risiko for prematur hjerte- og karsykdom (2, 4). Pasienter med type 3-hyperlipidemier er homozygote for apolipoprotein E-II-genet. Både kolesterolnivå og triglyseridnivå er forhøyet. 1 % har genvarianten, men bare 10 % uttrykker den (2, 4). Gule furer i hendene er patognomisk for denne varianten (fig 4). Tilleggsfaktorer som overvekt eller diabetes er nødvendige for å utløse fenotypen. Type 3-hyperlipidemi gir, i likhet med type 2B-hyperlipidemi, betydelig økt risiko for hjerte- og karsykdom (4, 8).
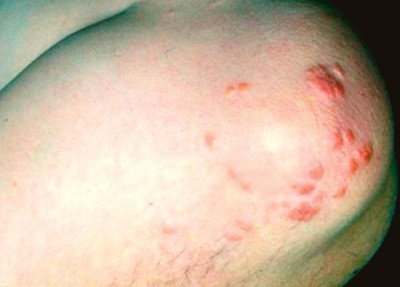
Figur 2 Eruptive xanthomer. Foto Leiv Ose, Lipidklinikken
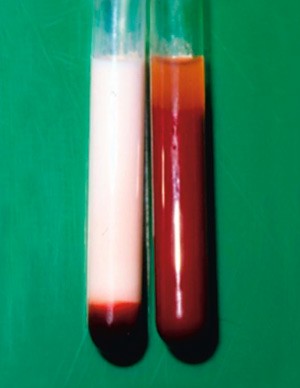
Figur 3 Blakket serum. Foto Knut Nordstoga, Norges veterinærhøgskole
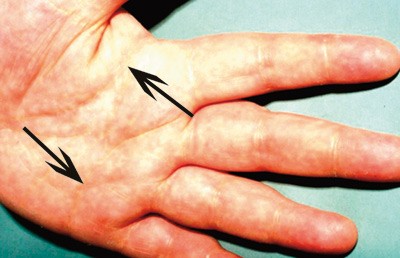
Figur 4 Gule furer i hendene (piler). Disse er fylt av skumceller og er karakteristiske for type 3-hyperlipidemi. Foto Leiv Ose, Lipidklinikken
Sekundære hypertriglyseridemier
De fleste hypertriglyseridemier har en utløsende miljømessig årsak og kalles derfor sekundære. Eksempler på utløsende årsaker er fedme, diabetes og alkoholisme. Medikamenter som østrogener og steroider kan også gi betydelig triglyseridøkning (2, 8). I ramme 1 angis sekundære årsaker til hypertriglyseridemier.
Ramme 1
Sekundære årsaker til hypertriglyseridemier
Overvekt
Alkoholbruk
Diabetes mellitus
Hypotyreose
Nyresykdommer
Graviditet
-
Medikamenter
Steroider
Østrogener
Tiazider
Isotretionin
Nevroleptika
En kombinasjon av genetisk disposisjon og utløsende faktorer foreligger trolig i de aller fleste tilfeller. Ett eksempel er alkohol – alkohol i seg selv anses ikke som tilstrekkelig til å indusere triglyseridutløst pankreatitt hvis det ikke foreligger en underliggende lipidabnormalitet (3).
Pankreatitt
Epidemiologi, etiologi og patofysiolologi
Akutt pankreatitt står for mer enn 220 000 sykehusinnleggelser i USA årlig. Insidensen hos dem under 44 år angis til 27 per 100 000, den er 50 per 100 000 hos pasienter over 65 år. Initial diagnose anses å være korrekt i bare halvparten av tilfellene (9). I Norge var det i 2006 registrert 1 470 døgnopphold ved somatiske sykehus der hoveddiagnosen var akutt pankreatitt. Det finnes ikke data på hvor mange av disse tilfellene som ble utløst av hypertriglyseridemi (Merete Thonstad, Statistisk sentralbyrå, personlig meddelelse). Sykdommen forekommer i alle aldersgrupper, men årsak og prognose varierer med blant annet alder og kjønn. For omkring 20 % av pasientene er det et alvorlig forløp, og 10 – 30 % av disse dør (9).
De hyppigste risikofaktorene for akutt pankreatitt er gallestein og alkoholmisbruk. I et norsk materiale på 376 pasienter skyldtes 58 % av tilfellene gallestein, 13 % alkohol og 4 % hyperlipidemi (10). I andre materialer har betydelig forhøyede triglyseridverdier forårsaket 1 – 38 % av alle pankreatitter (7, 11).
Diagnosen hyperlipidemiutløst pankreatitt vanskeliggjøres ved at hyperlipidemi kan være et epifenomen ved pankreatitter. Lipidnivået er observert å være over øvre normalgrense hos inntil 50 % av pasienter med pankreatitt. Således må mild til moderat hypertriglyseridemi sekundært til akutt pankreatitt ikke blandes sammen med den markerte hypertriglyseridemien som er nødvendig for å forårsake sykdommen (3).
Patofysiologien ved pankreatitt er ikke kjent i detalj, og de initierende faktorene vil variere med tilgrunnliggende årsak. Eksempelvis er det postulert at den utløsende hendelsen ved gallesteinspankreatitt er refluks av galle inn i pancreasgangene (12). Ved triglyseridutløst pankreatitt er det økt konsentrasjon av kylomikroner i sirkulasjonen som blokkerer kapillarer i pancreas, med påfølgende iskemi og acidose (3). I det acidotiske miljøet aktiverer så de frie fettsyrene trypsinogen, som bidrar til å indusere pankreatitt (3). Hydrolyse av triglyserider i og omkring pancreas gir også akkumulering av frie fettsyrer, som i seg selv er toksiske og antas å skade acinære celler og mikrovaskulatur (3, 13). Konsekvensen blir at aktivert trypsin og andre fordøyelsesenzymer som fosfolipase og elastase fører til pancreasskade og en inflammatorisk respons med ødemer, nekrose og i siste instans eventuelt systemiske effekter med multiorgansvikt og død (9).
Etiologi ved triglyseridemiutløst pankreatitt
Når det gjelder høye triglyseridnivåer som årsak til pankreatitt, er det i et materiale på 70 pasienter påvist en gjennomsnittlig serum-triglyseridkonsentrasjon på 52 mmol/l (14). Tre karakteristiske profiler ble påvist hos pasienter med hypertriglyseridindusert pankreatitt – det var dårlig kontrollert diabetes hos dem med tidligere hypertriglyseridemi, det var alkoholikere med hypertriglyseridemi og det var medikament- eller diettindusert hypertriglyseridemi (14). I et annet 12-månedersmateriale på 46 pasienter ble fem (11 %) funnet å ha hypertriglyseridemiutløst pankreatitt – to hadde diabetes, en misbrukte alkohol og en var gravid. Median triglyseridverdi var 43 mmol/l (spredning 14,7 – 80,4 mmol/l). Amylaseverdiene varierte mellom 155 U/l og 1 606 U/l (15).
Pankreatitt utløst av diabetes, alkohol og graviditet
Diabetes utløser hypertriglyseridemi og eventuelt pankreatitt via flere mekanismer. Ved type 1-diabetes er det redusert nivå av lipoproteinlipase, siden insulin er nødvendig for normal syntese av dette enzymet. Ved type 2-diabetes med hyperinsulinemi og insulinresistens er det økt produksjon av VLDL og redusert plasmaclearance av triglyserider (4). Omkring 10 % av kroniske alkoholikere utvikler akutt pankreatitt. Mekanismen kan være aktivering av lysosomale enzymer i pancreas som en toksisk effekt av alkoholen, hos disponerte individer kan triglyseridøkningen sekundært til alkoholmisbruket være viktigste faktor (14). Ved graviditet er mekanismen relatert til østrogenøkning i svangerskapet, med økt VLDL-syntese og redusert lipoproteinlipaseaktivitet. Det er således normalt at triglyseridnivået kan øke inntil to-fire ganger fra utgangsverdien i forbindelse med et svangerskap (5). Ved betydelig triglyseridemi uten kjente sekundære årsaker må lipoproteinlipasedefekt mistenkes. Det er postulert at prevalensen av heterozygot lipoproteinlipasedefekt kan være så høy som én av 500 (5).
Diagnose av pankreatitt
Diagnosen mistenkes ved magesmerter som stråler mot ryggen, kvalme og oppkast. Typiske smerter og amylasenivåer på mer enn tre ganger øvre referanseområde gir en rimelig sikker diagnose (9, 16). Ved metabolsk årsak (som hypertriglyseridemi) kan smertene komme mer gradvis og lokalisasjonen være mer diffus, og det er observert flere fatale tilfeller av pankreatitt der det ikke var registrert magesmerter (16).
Ved hypertriglyseridemiutløst pankreatitt kan amylasenivåene være kunstig lave og innenfor normalgrensen i inntil 50 % av tilfellene. Den nøyaktige mekanismen bak dette er ikke kjent (17). En klinisk konsekvens her er at ved mistanke om pankreatitt der det er normale amylaseverdier må triglyseridnivået måles (17). Samtidig måling av lipase vil i slike tilfeller ikke nødvendigvis øke muligheten for korrekt diagnose, siden hypertriglyseridemi i seg selv kan forårsake lipaseøkning (17). Bekreftelsen av diagnosen skjer best ved CT-undersøkelse med intravenøs kontrast. Undersøkelse før 72 timer er gått kan bidra til å underestimere graden av pancreasnekrose, og hos noen pasienter med mild pankreatitt kan det være normale CT-funn (16). Ultralyd er dårlig egnet til å fremstille pancreas, men kan bidra til å påvise årsaken til pankreatitten ved å visualisere gallesteiner eller utvidede galleganger (9, 16).
Behandling av akutt pankreatitt
Primærbehandlingen er generelt støttende – med faste, smertebehandling og intravenøs væsketilførsel som hovedprinsipper. Parenteral eller enteral ernæring kan bli nødvendig hvis pasienten ikke kan spise på en uke (16). Høyrisikopasienter må monitoreres nøye, da spesifikk og rask intervensjon kan være livreddende. Klinisk monitorering bør omfatte vitale tegn som blodtrykk, puls, væskebalanse og syre-base-status. Det finnes flere skåringssystemer for å avgjøre alvorlighetsgraden av en pankreatitt. Mye brukt er Ransons kriterier (9, 16). Uansett ser det ut til at velkjente kliniske variabler som hjertefrekvens, temperatur og respirasjonsfrekvens sammen med CRP-stigning i stor grad kan forutsi hvem som vil få et alvorlig forløp (16). Ransons kriterier er gjengitt i ramme 2.
Ramme 2
Ransons kriterier for å forutsi alvorlig pankreatitt (9, 16)
Status ved debut
Etter 48 timer
Hematokrit: Over 10 % reduksjon
Serum-kalsium: < 2 mmol/l
Baseunderskudd: > 4 mmol/l
Urea: > 1,8 mmol/l økning
Væskebehov: Mer enn 6 l
PaO₂: Mindre enn 8 kPa
I milde tilfeller er profylaktisk antibiotikabruk ikke indisert, og enkelte eksperter er kritiske til rutinebruk også i mer alvorlige tilfeller der det foreligger nekrotiserende pankreatitt (18). De to eneste dobbeltblinde studiene med profylaktisk antibiotika som er utført ved nekrotiserende pankreatitt viser ikke effekt (16). Betydelig grad av nekrose øker sannsynligheten for infeksjon og styrker således indikasjonen for antibiotikaprofylakse (9). Kirurgi anvendes ved infeksiøs pankreatisk nekrose, det blir anbefalt å utsette den kirurgiske intervensjonen to-tre uker hvis dette er mulig ut fra den kliniske situasjonen (10, 16).
Triglyseridemiutløst pankreatitt
Primærbehandlingen og eventuell intervensjon med antibiotika eller kirurgi er som ved andre pankreatitter. En spesifikk behandling er fjerning av kylomikroner og triglyserider ved plasmaferese eller LDL-aferese (19, 20). Behandlingen skal ha rask effekt og være svært effektiv, men ressurskrevende (21). Selektiv LDL-aferese fjerner ikke immunoglobuliner, albumin og koagulasjonsfaktorer og gir derfor potensielt mindre fare for infeksjon og blødning. I et materiale på 126 plasmaferese-/aferesebehandlinger i seks graviditeter ble behandlingen funnet å være sikker og effektiv hos pasienter med hyperlipidemi eller systemisk lupus erythematosus (19). Insulin- og heparininfusjon øker lipoproteinlipaseaktiviteten slik at triglyseridene raskere fjernes fra plasma og er derfor også blitt forsøkt terapeutisk ved lipemiske pankreatitter. Behandling med heparin og insulin reduserte triglyseridverdiene til under 10 mmol/l på gjennomsnittlig 2,8 dager uten betydningsfulle komplikasjoner i et materiale på fem pasienter (15). Pasienter med dårlig regulert diabetes og høye triglyseridverdier skal uansett behandles med insulin (15). I en kasuistikk er det beskrevet at en gravid kvinne med pankreatitt og et triglyseridnivå på 53 mmol/l ble vellykket behandlet med heparininfusjon. Etter 18 timer var triglyseridnivået redusert til 13 mmol/l og amylaseverdiene ble redusert fra 956 U/l til 39 U/l i løpet av ett døgn. Behandlingen anbefales kun for en begrenset tidsperiode, siden langtidsbruk medfører forbruk av lipoproteinlipase og mulighet for en paradoksal økning i triglyseridnivå (22).
Forebyggende behandling ved triglyseridemiutløst pankreatitt
I stabil fase skal underliggende sykdom behandles optimalt. Ved mistanke om type 1-hyperlipidemi kan lipoproteinlipaseaktiviteten undersøkes ved postheparinmåling etter spesielle prosedyrer (23). Det er også mulig å få utført gentester vedrørende lipoproteinlipase eller apolipoprotein C-II-mangel. Ved denne sjeldne formen for hypertriglyseridemi er streng fettrestriksjon svært vesentlig (3).
Ved hypertriglyseridemiutløste pankreatitter bør det gis diettråd med anbefaling om sukker- og fettrestriksjon og forsiktighet med eller forbud mot alkohol. I tillegg gis spesifikk behandling i form av medikamenter. Omega-3-tilskudd (Omacor) i dosen 4 g senker triglyseridnivået med inntil 50 % (24). Virkningsmekanismen er knyttet til redusert hepatisk sekresjon av VLDL (25). Fibrater er ikke registrert i Norge, men vil kunne gi triglyseridsenkning tilsvarende Omacor (4). Ved kombinerte hyperlipidemier med høyt kolesterolnivå kombineres statinbehandling gjerne med triglyseridsenkende medikamenter. Kombinasjonsbehandling med fibrat og statin er vanligvis en spesialistoppgave, på grunn av en viss fare for rabdomyolyse. Nikotinsyre er nylig registrert som medikament i Norge. Det kan gi en triglyseridsenkende effekt på inntil 40 %, samtidig som det har en gunstig virkning på HDL-kolesterol- og LDL-kolesterolnivået. Hovedproblemet med denne behandlingen er en prostaglandinindusert flushing, som kan være plagsom (26).
Oppsummering
Pasienthistorien illustrerer at svært høye triglyseridverdier som oftest skyldes en kombinasjon av genetiske og miljømessige faktorer. Vår pasient hadde alvorlig hypertriglyseridemi utløst av overvekt og diabetes. Det er mistanke om partielle lipoproteinlipasedefekter eller disponerende apolipoprotein E-varianter som medvirkende faktorer, selv om foreløpige genetiske analyser ennå ikke har bekreftet dette. Akuttbehandlingen ved triglyseridutløste akutte pankreatitter er som ved pankreatitter av andre årsaker. I resistente tilfeller, eller i tilfeller hvor triglyseridsenkende medikamenter er kontraindisert, synes aferesebehandling å være et sikkert og effektivt alternativ (19). Ved diabetes og hypertriglyseridemi er det svært viktig med god metabolsk kontroll med en HbA1c-prosent under 7.
Påvisning av hypertriglyseridemi som årsak til pankreatitt er vesentlig, siden sykdommen i disse tilfellene kan forebygges med diett og medikamenter. Det er ønskelig at slike pasienter følges opp i et tett samarbeid mellom kirurgiske og indremedisinske spesialister med interesse for og innsikt i triglyseridsenkende behandling, slik at nødvendige tiltak ikke blir utsatt og slik at unødvendige komplikasjoner unngås.